降糖药物对糖尿病患者心力衰竭影响研究的新进展
降糖药物对糖尿病患者心力衰竭影响研究的新进展
郑刚
关键词:糖尿病,2型;心力衰竭;动脉粥样硬化;噻唑烷二酮类;二甲双胍;胰岛素
2型糖尿病(type 2 diabetes,T2DM)是心力衰竭(heartfailure,HF)的一个主要危险因素,T2DM患者临床HF和亚临床左心室功能不全发生率高。此外,由于积极采用预防动脉粥样硬化心血管病的措施,T2DM患者寿命明显延长,导致HF发生率升高。传统的降糖药物仅降低血糖和T2DM微血管合并症,对大血管合并症影响较少。以往大规模多中心双盲随机临床试验证据显示,强化血糖控制仅降低主要不良心血管事件、肾脏事件和眼合并症;缺少严格控制血糖降低HF危险的证据,曾经使用过降糖药物有增加T2DM患者HF的危险。T2DM合并HF患者除接受指南推荐治疗HF的药物外,准确选择对HF无影响或降低HF风险的降糖药物尤为重要。
1流行病学和对HF影响的机制
HF是T2DM常见的心血管并发症之一,HF患者冲T2DM患病率非常高;T2DM合并HF发生率为9%~22%,较无T2DM患者高4倍。T2DM伴HF患者死亡危险显著高于独立存在疾病;与无HF患者比较,HF患者死亡危险增加10倍。T2DM和左心室射血分数降低心力衰竭( HFrEF)和左心室射血分数保留心力衰竭(HFpEF)并存,T2DM合并HF重要病因是冠心病、高血压和糖尿病心肌病。T2DM会加速无症状左心室收缩功能障碍患者HF发病;血糖状态及T2DM会影响HF患者临床状态及结局。
一般来说,与无T2DM患者比较,伴T2DM的HF患者症状及功能状态、肾功能更差,更多存在自主神经功能紊乱、肺功能障碍及心肌代谢异常等问题。此外,T2DM还会影响HF患者预后,增加死亡风险。另外,T2DM还会影响HF患者左心室射血分数与患者结局的相关性。目前大量临床证据显示,某些降糖药物可以增加T2DM患者HF风险,主要是因为:(1)T2DM本身是HF的危险因素;(2)部分降糖药物具有抗利尿多肽作用,可使T2DM患者水钠潴留;(3)某些降糖药物可引起体质量增加;(4)低血糖可增加心律失常、血栓形成、特别是激活交感神经系统引起儿茶酚胺特殊作用。降糖药物可通过上述4种机制引起和加重了HF。
2引发和加重HF的降糖药物
2.1 噻唑烷二酮类药物 噻唑烷二酮类是过氧化物酶体增殖物活化受体7激动剂,噻唑烷二酮类通过刺激过氧化物酶体增殖物活化受体7增强机体对胰岛素敏感性。以往临床证据显示,噻唑烷二酮类药物,特别是罗格列酮和吡格列酮可显著增加患者HF风险。近年来,多项研究也证实,噻唑烷二酮类药物可增加T2DM患者HF或心血管死亡风险。一项荟萃分析入选10项随机对照试验,结果显示,比格列酮可使T2DM患者HF危险增加33%。由于每一个种族机体内代谢酶和药物血流动力学受体对噻唑烷二酮类有差异,可以是一个修正噻唑烷二酮类诱发和加重HF的因素。
Roughead等‘23采用序列对称研究调查澳大利亚、加拿大、香港、韩国和台湾不同人群噻唑烷二酮类对外周水肿和HF的影响。结果发现,噻唑烷二酮类诱发和加重HF在高加索人群中明显、在亚洲人群相对影响较少;在不同人群中噻唑烷二酮类引发因HF住院增加以澳大利亚明显,而亚洲人群不明显。该研究提示,噻唑烷二酮类对HF的影响存在种族差异,不同种族在选择降糖药物也应注意。
噻唑烷二酮类引发和加重HF主要的机制是该药导致的水钠潴留,但也有研究发现,吡格列酮可使左心室纤维化和僵硬度降低、预防发生HFpEF。动物实验发现,在对照组HF老鼠信使RNA和G凋亡蛋白表达增强,发生HF后,左心室I型胶原信使RNA表达水平升高,吡格列酮通过抑制Wnt-(3-catenin信号系统激活而阻滞HFpEF发生和进展口1。
2.2磺酰脲类药物 磺酰脲类药物既可作用于磺脲受体加重心肌损伤,又可通过增加体质量和低血糖风险影响主要不良心血管事件发生。研究显示,接受磺酰脲类药物治疗的T2DM患者HF入院风险高于噻唑烷二酮类和二肽基肽酶4(DPP-4)抑制剂。Varas-Lorenzo等‘41系统回顾和荟萃分析磺酰脲类药物与HF的关系,结果显示,与二甲双胍比较,磺酰脲类使HF危险增加17%,新使用磺酰脲类药物使HF危险增加22%。该研究提示,与二甲双胍比较,磺酰脲类药物可使HF危险增加。Inoue等‘51探讨使用磺酰脲类药物使HF增加的机制。该研究提示,使用磺酰脲类药物可能与T2DM左心室舒张功能不全相关。
2.3胰岛素 因为胰岛素治疗可导致T2DM患者体质量增加、反复发生低血糖和其他与HF危险相关的因素。以往研究显示,胰岛素治疗可增加HF危险。但近年发表的两项研究对上述观点提出质疑。Li等‘6 3研究入选7649例接受胰岛素治疗和8322例接受口服降糖药物的T2DM患者。荟萃分析显示,与口服降糖药物比较,胰岛素没有使HF和死亡危险增加。对冠心病二级预防和极高危心血管病患者二级预防中,与口服降糖药物比较,胰岛素对死亡危险无影响,可使HF危险降低31%。另一项研究从前瞻性注册的因HF住院患者中选择研究对象,采用双配对分析方法:每例使用胰岛素的HF患者配对1例糖化血红蛋白相似、基线特征相同的口服降糖药物的HF患者,总计随访5年。结果显示,使用胰岛素和口服降糖药物HF患者死亡危险无显著差异;在校正其他混杂因素后,与口服降糖药物HF患者比较,使用胰岛素HF患者1、2、3和5年全因死亡相对危险分别为1. 48、1.11、1.08和1.24。该研究结果提示,伴有HF的T2DM患者使用胰岛素没有使HF恶化‘7]。
3对HF影响为中性的降糖药物
3.1 DPP-4抑制剂 胰高血糖素样肽1(glucagon-like pep-tide-l,GLP-1)是由空肠末端、回肠、结肠细胞在摄食和神经内分泌刺激下分泌的一种激素,具有促进胰岛素释放作用,当葡萄糖浓度升高时,分泌增强。食物中糖类和脂类对GLP-1的刺激作用强,体内GLP-1半衰期非常短,几分钟后就被DPP-4水解,降解为没有活性物质。DPP-4抑制剂可以抑制DPP-4水解酶活性,使GI)P-1作用时间延长、通过胃肠道来调节糖代谢而发挥降低血糖效应。
SAVOR-TIMI 53试验显示,沙格列汀使因HF住院危险增加270/;但是,TECOS试验则没有发现西他列汀增加因HF住院的趋势。McMurray等‘83检测维格列汀在EFrHF患者中的安全性。T2DM合并HF[纽约心功能分级(NYHA)1~3级,左心室射血分数<40%]患者随机分配到52周的维格列汀50 mg每天2次或配对的安慰剂组中。结果显示,基线左心室射血分数在维格列汀组和安慰剂组分别为(30.6±6.8)%和(29.6±7.7)%。维格列汀组和安慰剂组患者左心室射血分数调整平均改变分别为(4.95±
1.25)%和(4. 33±1.23)%,差异为0. 62。该差异符合预先定义的-3. 5%的非劣效性边缘。左心室舒张末期容积和左心室收缩末期容积分别在维格列汀组增加17.1 ml和9.4ml。该研究提示,维格列汀对左心室射血分数无重要影响,但是会出现左心室容积增加,其原因和临床意义未知。一项网络荟萃分析DPP-4抑制剂使用与因HF住院的关系,总计入选15项随机对照试验。结果显示,与安慰剂比较,维达列汀、西他列汀和沙格列汀没有显著增加因HF住院风险;但是阿格列汀使因HF住院风险增加2倍。与阿格列汀比较,维达列汀和西他列汀可使因HF住院风险降低。各种DPP-4抑制剂与HF危险排序如下:维达列汀(安49.18%)、沙格列汀(26.56%)、西他列汀(20.76%)、利格列汀(0.25%)和阿格列汀(0.12%)。该研究结果提示,DPP-4抑制剂使用与因HF住院有关,维达列汀可能安全‘9]。Kim等10]采用韩国国家健康保险数据库资料评价DPP-4抑制剂对HF的影响。结果显示,与磺酰脲类比较,DPP-4抑制剂可使基线有心血管病的T2DM患者因HF住院风险降低23%;西格列汀和利格列汀分别使因HF住院风险降低24%和26%。与磺酰脲类比较,DPP-4抑制剂使心肌梗死风险降低24%,脑卒中风险降低37%。该研究结果提示,与磺酰脲类比较,DPP-4抑制剂可改善患者心血管预后。Cobretti等‘11]采用美国退伍军人健康管理数据库进行了一项回顾性队列研究,探讨DPP-4抑制剂与HF的关系。总计入选672 265例使用DPP-4抑制剂和638 651例相匹配的对照者。结果显示i与对照组比较,DPP-4抑制剂组对因HF住院无显著影响;对基线有HF患者的亚组分析显示,DPP-4抑制剂使用与HF无关。
3.2 GLP-1受体激动剂 GLP-1受体激动剂通过模拟天然GLP-1激活GLP-1受体而发挥作用,且不易被DPP-4快速降解,延长半衰期,增加活性GLP-1在体内浓度。EXSCEL试验入选14 752例T2DM患者,其中既往有心血管病占73.1%。随机分成艾塞那肽组和对照组,平均随访3.2年,2组因HF住院无显著差异。该研究证实,以往有或无心血管病T2DM患者,艾塞那肽无显著的HF保护作用‘”]。另一项荟萃分析入选41项随机对照试验,与对照组比较,(JLP-1受体激动剂组对因HF住院无显著影响[13]。为探讨利拉鲁肽对T2DM伴亚临床HF患者的影响,Nystrom等[14]对62例T2DM合并亚临床HF随机分配到利拉鲁肽联合二甲双胍组或格列美脲联合二甲双胍组。分析结果显示,2组心肌纵向功能储备指数(舒张/收缩)无显著差异。但2组体质量、腰围、心率有显著差异。该研究提示,与磺酰脲类比较,利拉鲁肽治疗18周对T2DM伴亚临床HF患者心功能无显著影响,但降低体质量、增加心率。另一项研究探讨利拉鲁肽、西地列汀和甘精胰岛素对以往有缺血性心脏病T2DM患者左心功能的影响。32例T2DM伴慢性HF、NYHA 2—3级和左心室射血分数≤45%。结果显示,利拉鲁肽可以使左心室射血分数升高。但是,西地列汀和甘精胰岛素对左心室射血分数无影响。利拉鲁肽可以显著降低左心室收缩末期容积指数,并且增加前向性大容量;利拉鲁肽显著增加每搏输出量和心脏指数,并改善患者生活质量和能力。该研究提示,利拉鲁肽可以改善慢性HF患者心功能[15]。Jorsal等将241例EFrHF患者随机分为利拉鲁肽组和对照组治疗24周。结果显示,与对照组比较,利拉鲁肽组对左心室射血分数无显著影响,但是心率增加7次/min。该研究提示,对有或无T2DM的稳定性慢性HF患者利拉鲁肽不影响左心室收缩功能。
4对HF有保护作用的降糖药物
4.1二甲双胍二甲双胍通过一磷酸腺苷被激活的蛋白激酶(AMPK)、线粒体产生能力和一氧化氮合酶改善自由脂肪酸和糖代谢。二甲双胍可以抑制晚期糖甙终末产物产生和堆积,因此可以预防心肌发生不良结构和功能改变,预防HF发生。Nesti和Natalic17]系统回顾二甲双胍在体内或体外、对组织或器官、动物实验或临床试验对心脏的作用。结果显示,在细胞水平,二甲双胍通过AMPK依赖或独立发挥作用。在组织水平,二甲双胍通过其他途径改善血管内皮功能预防氧化应激、抵抗血管紧张素Ⅱ的作用。在心肌水平,二甲双胍可以降低心肌缺血再灌注损伤,并预防过分激活的肾素血管紧张素醛固酮系统或血流动力学引起的心脏重构。
二甲双胍的上述作用在预防HF非常重要。Sun和Yangcl8]研究发现,二甲双胍可以改善急性心肌梗死后HF老鼠心脏收缩功能,并降低心肌梗死后发生的心肌细胞凋亡。二甲双胍可以改善线粒体呼吸功能和线粒体膜电位。在心肌梗死后HF心肌上,二甲双胍可通过上调Sirt3表达而降低过氧化物酶体增殖物受体辅助激活因子la乙酰化活性,降低心肌梗死后HF老鼠线粒体电位的损伤,并且改善线粒体呼吸功能。以往流行病学调查和临床随机试验也证实,二甲双胍可降低T2DM患者发生HF危险。Facila等[19]探讨二甲双胍对急性HF患者预后的影响,入选835例急性HF患者,进行7.4年随访。结果显示,二甲双胍使病死率显著降低;Kaplan-Meier曲线分析显示,在随访1个月时,已观察到分离曲线;多变量分析结果也支持上述观察结果。该结果提示,二甲双胍可能对T2DM伴急性HF患者有利。Crowley等[20]研究入选17项观察性研究定量分析结果显示,二甲双胍可降低慢性HF、慢性肾脏病和慢性肝病患者的全因死亡危险;降低慢性HF和慢性肾脏病患者因HF住院危险。
4.2 钠一葡萄糖协同转运蛋白2(SGLT2)抑制剂 1835年法国化学家在苹果树树皮发现一种称之为SGLT2抑制剂的物质,SGLT2抑制剂可以不依赖胰岛素的降糖途径,即通过减少葡萄糖在肾脏重吸收,从尿中直接排糖。SGLT2抑制剂除具有明确的降糖效果外,还能带来减轻体质量、降低血压、尿酸的额外获益。
CVD-REAL研究比较6个国家中新近初始使用任何SGI_T2抑制剂患者和新近初始使用其他降糖药物患者HF发生率和死亡率,确定在真实世界实践中,SGLT2抑制剂是否对心血管有保护作用。结果显示,与其他降糖药物比较,SGI_T2抑制剂可显著使HF发生率降低39%。该研究结果提示,与其他降糖药物比较,SGLT2抑制剂治疗显著降低HF风斛”]。为了探讨恩格列净对心血管事件和死亡率的影响。Fitchett等[22]纳入7020例T2DM伴心血管事件高危患者,在标准治疗基础上1:1:1随机给予恩格列净10mg、恩格列净25 mg或安慰剂,平均随访3.1年。结果显示,与对照组比较,恩格列净组可使因HF住院率降低35%。该研究提示,恩格列净可显著降低HF住院风险。CANVAS研究纳入10 142例伴有高危心血管危险因素的T2DM患者,将参与者随机分配至100、300 mg坎格列净或安慰剂组;CANVAS-R中参与者被分配至坎格列净起始剂量为100 mg/d,在13周可选择性增至300 mg或安慰剂组。结果显示与安慰剂组比较,坎格列净治疗组HF住院风险减少33%、肾脏复合结局风险降低40%。与安慰剂组比较,坎格列净治疗组严重不良事件相对较少。该研究达到了心血管安全性目标,证明坎格列净的心血管和肾脏保护作用。至此,第2种SGLT2抑制剂类药物获得心血管获益的证据,这也提示该获益很可能是此类药物的类效应[23]。Zhang等[24]对随机对照试验的序贯分析和调整观察研究进行的一项荟萃分析,入选5项研究包含351 476例患者进行心血管结局分析。荟萃分析显示,SGLT2抑制剂可显著降低HF住院治疗风险。仅限于随机对照试验分析得到类似结果。试验序贯分析得到SGLT2抑制剂使因HF住院降低20%的确切证据。Patorno等[25]旨在通过与DPP-4抑制剂、GLP-1受体激动剂或直接GLP-1受体激动剂或磺酰脲类药物比较,来评估SGLT2抑制剂卡格列净用于治疗T2DM的心血管安全性。参与者为1:1倾向评分匹配的队列。在30个月的时间内,相对于DPP-4抑制剂,与卡格列净相关的HF入院风险比为0.70,与GLP-1受体激动剂比较,风险比为0. 61,与磺酰脲类比较,风险比为0.51。在进一步调整基线糖化血红蛋白水平的敏感性分析以及有或无心血管病或HF患者的亚组分析中结果相似。
5小结
HF是T2DM的一个合并症,在T2DM患者预防HF发生和改善合并HF患者的预后,选择合适的降糖药物为关键。目前所获得的有关降糖药物对T2DM患者HF影响的临床证据提示,T2DM患者使用降糖药物对HF的影响可分为:有预防和阻止HF进展的、对HF为中性的和可诱发或加重HF降糖药物。对有冠心病、心功能受损的T2DM患者应选择对HF有保护作用的药物,如二甲双胍和SGLT2抑制剂类药物。对可能诱发和加重HF的药物相对禁忌,如:噻唑烷二酮类药物。胰岛素和磺酰脲类药物对HF作用仍有争论;DPP-4抑制剂对糖尿病患者因HF住院危险的影响不一致,沙格列汀可增加因HF住院危险,阿格列汀对参加试验各组患者因HF住院不一致,西格列汀对因HF住院危险无影响[26]。GLP-1受体激动剂对HF或无HF患者作用不同,特别是在失代偿HFrEF患者,重要的是SGI_T2抑制剂可以显著降低HF住院危险,依帕列净可显著降低心血管死亡。从目前的临床证据看T2DM合并HF患者选择SGLT2抑制剂降糖药物合适。
参考文献
[1] de Jong M,van der Worp HB,van der Graaf Y,et al. Pioglita-zone and the secondary prevention of cardiovascular disease. Ameta-analysis of randomized-controlled trials[J]. CardiovaseDiabetol, 2017, 16 ( 1) : 134. DOI: 10. 1186/s12933-017-0617-4.
[2] Roughead EE,Chan EW,Choi NK,et al. Variation in associa-tion between thiazolidinediones and heart failure across ethnicgroups:retrospective analysis of large healthcare claims data-bases in six countries[J]. Drug Saf, 2015 , 38 ( 9) : 823-831.DOI:10. 10 0 7/s402 64-015-0318-4.
[3] Kamimura D,Uchino K,Ishigami T,et al. Activation of per-oxisome proliferator-activated receptor 7 prevents develop-ment of heart failure with preserved ejection fraction;inhibi-tion of Wnt-p-catenin signaling as a possible mechanism[Jl. JCardiovase Pharmacol, 2016, 68 ( 2 ) : 155-161. DOI: 10.1097/FJC. 0000000000000397.
[4] Varas-Lorenzo C,Margulis AV,Pladevall M,et al. The risk ofheart failure associated with the use of noninsulin blood glu-cose-lowering drugs: systematic review and meta-analysis ofpublished observational studies[J]. BMC Cardiovase Disord,2014 ,14 :12 9. DOI:10. 118 6 /14 71-2 261-14-129. .
[5] Inoue T,Maeda Y,Sonoda N,et aL Hyperinsulinemia and sul-fonylurea use are independently associated with left ventricu-lar diastolic dysfunction in patients with type 2 diabetes melli-tus with suboptimal blood glucose controI[J]. BMJ Open Dia-betes Res Care, 2016, 4 ( 1) : e000223. DOI: 10. 1136/bm-jdrc-2016-000223.
[6]Li J,Tong Y, Zhang Y,et aL Effects on all-cause mortalityand cardiovascular outcomes in patients with type 2 diabetesby comparing insulin with oral hypoglycemic agent therapy:ameta-analysis of randomized controlled trials[J]. Clin Ther,2016,38(2) : 372-386. DOI: 10. 1016/j. clinthera. 2015. 12.006.
[7]Cunha FM,Marques P,Pereira J,et al. Insulin treatment manot be associated with worse prognosis in acute heart failurediabetic patients[J]. Minerva Endocrinol, 2017 , 42 ( 4 ) : 318-324. DOI:10. 23736/S0391-19 7 7. 16. 02535-9.
[8]McMurray JJV,Ponikowski P,Bolli GB,et aL Effects of vilda-gliptin on ventricular function in patients with type 2 diabetesmellitus and heart failure:a randomized placebo-controlled tri-al[Jl. JACC Heart Fail, 2018, 6 (1) : 8-17. DOI: 10. 1016/j.jchf. 2017. 08. 004.
[9]Guo WQ,Li L,Su Q,et al. Effect of Dipeptidyl peptidase-4 in-hibitors on heart failure: a network meta-analysis[Jl. ValueHealth, 2017 , 20 ( 10 ) : 1427-1430. DOI: 10. 1016/j. jval.2017. 04. 010.
[10]Kim YG,Yoon D,Park S,et al. Dipeptidyl peptidase-4 inhibi-tors and risk of heart failure in patients with type 2 diabetesmellitus:a population-based cohort study[J]. Cire Heart Fail,2017 , 10 ( 9) : e003957. DOI: 10. 1161/CIRCHEARTFAIL-URE.117. 003957
[11]Cobretti MR,Bowman B,Grabarczyk T,et al. Dipeptidyl pep-tidase-4 inhibitors and heart failure exacerbation in the veter-an population: an observational study[J]. Pharmacotherapy,2018 ,38 ( 3) : 334-340. DOI:10. 1002/phar. 2085.
[12]Holman RR, Bethel MA, Mentz RJ, et al. Effects of once-weekly exenatide on cardiovascular outcomes in type 2 diabe-tes[J]. N Engl J Med, 2017,377 (13) : 1228-1239. DOI: 10.1056/NEJMoa1612917.
[13]Bethel MA, Patel RA, Merrill P, et al. Cardiovascular out-comes with glucagon-like peptide-l receptor agonists in pa-tients with type 2 diabetes:a meta-analysis[Jl. Lancet Diabe-tes Endocrin01, 2018 , 6 ( 2) : 105-113. DOI: 10. 1016/S2213-8587(17)30412-6.
[14]Nystrom T,Padro Santos I,Hedberg F,et al. Effects on sub-clinical heart failure in type 2 diabetic subjects on liraglutidetreatment vs. glimepiride both in combination with metform-in:a randomized open parallel-group study[J]. Front Endocri-nol ( Lausanne) , 2017, 8: 325. DOI: 10. 3389/fendo. 2017.00325.
[15]Arturi F,Succurro E, Miceli S, et al. Liraglutide improves car-diac function in patients with type 2 diabetes and chronicheart failure[Jl. Endocrine, 2017 , 57 ( 3) : 464-473. DOI:10.1007/s12020-016-1166-4.
[16]Jorsal A,Kistorp C,Holmager P,et al. Effect of liraglutide,aglucagon-like peptide-l analogue,on left ventricular functionin stable chronic heart failure patients with and without dia-betes ( LIVE) -a multicentre, double-blind, randomized, place-bo-controlled trial[J]. Eur J Heart Fail,2017 ,19 (1) : 69-77. DOI:10. 1002/ejhf. 657. '
[17]Nesti L,Natali A. Metformin effects on the heart and the car-diovascular system:a review of experimental and clinical data[Jl. Nutr Metab Cardiovase Dis, 2017, 27 ( 8 ) : 657-669.DOI:10. 1016/j. numecd. 2017. 04. 009.
[18]Sun D,Yang F. Metformin improves cardiac function in micewith heart failure after myocardial infarction by regulatingmitochondrial energy metabolism[J]. Biochem Biophys ResCommun, 2017, 486 ( 2 ) : 329-335. DOI: 10. 1016/j. bbrc.2017. 03. 036.
[19]Facila L, Fabregat-Andres O, Bertomeu V, et al. Metforminand risk of long-term mortality following an admission foracute heart failure [J]. J Cardiovase Med ( Hagerstown),2017 ,18 ( 2 ) : 69-73. DOI: 10. 2459/JCM. 000000000000 0420.
[20]Crowley MJ ,Diamantidis CJ , McDuffie JR, et al. Clinical out-comes of metformin use in populations with chronic kidneydisease,congestive heart failure, or chronic liver disease: asystematic review[J]. Ann lntern Med, 2017, 166 ( 3 ) : 191-200. DOI:10. 7326/M16-1901.[21]Kosiborod M,Cavender MA,Fu AZ,et al. Lower ri.sk of heartfailure and death in patients initiated on sodium-glucose co-transporter-2 inhibitors versus other glucose-lowering drugs:The CVD-REAL study (comparative effectiveness of cardio-vascular outcomes in new users of sodium-glucose cotrans-porter-2 inhibitors) [Jl. Circulation,2017 ,136 ( 3) : 249-259.DOI:10. 1161/CIRCULATIONAHA. 117. 0 2 9190.
[22]Fitchett D,Butler J,van de Borne P,et al. Effects of empagli-flozin on risk for cardiovascular death and heart failure hospi-talization across the spectrum of heart failure risk in theEMPA-REG OUTCOME trial[Jl. Eur Heart J, 2018, 39( 5 ) : 363-370. DOI:10. 1093/eurheartj/ehx511.
[23]Neal B,Perkovic V,Mahaffey KW,et aL Optimizing the anal-ysis strategy for the CANVAS Program: a prespecified planfor the integrated analyses of the CANVAS and CANVAS-Rtrials [J ]. Diabetes Obes Metab, 2017, 19 ( 7 ) : 926-935.DOI:10. llll/dom. 12924.
[24]Zhang XL,Zhu QQ,Chen YH, et al. Cardiovascular safety, long-term noncardiovascular safety, and efficacy of sodium-glucose cotransporter 2 inhibitors in patients with type 2 dia-betes mellitus:a systemic rewew and meta-analysis with trialsequential analysis [J]. J Am Heart Assoc, 2018, 7 ( 2):e00716 5. DOI:10. 1161/JAHA. 117. 00716 5.
[25]Patorno E,Goldfine AB,Schneeweiss S, et al. Cardiovascularoutcomes associated with canagliflozin versus other non-gliflozin antidiabetic drugs:population based cohort study[J].BMJ , 2018 ,360 : k119. DOI:10. 1136/bmj. k119.
[26]Nassif M,Kosiborod M. Effect of glucose-lowering therapieson heart failure[J]. Nat Rev Cardi01,2018,15 ( 5) :282-291.DOI:10. 1038/nrcardio. 2017. 211.
-
论文打印要求是什么,单面还是双面? 132457
-
ieee论文什么水平,含金量如何? 71569
-
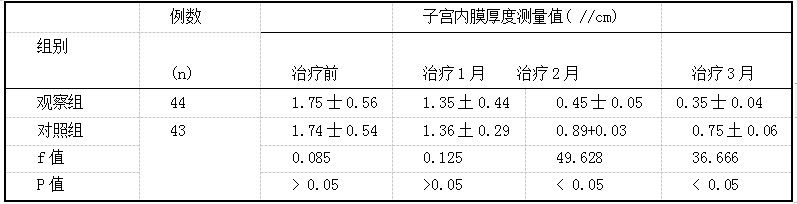
左炔诺孕酮不同给药途径对患者子宫内膜增生症的临床疗效评价 2019.10.30 15:05
-
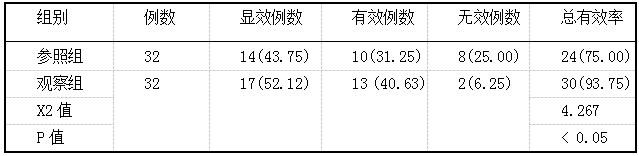
胸腺肽与恩替卡韦联用对患者原发性肝癌的临床疗效及其对预后的影响 2019.10.30 14:47
-
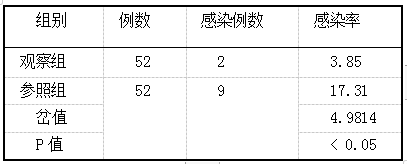
甲硝唑片官腔置入与左氧氟沙星口服对人工流产患者术后抗感染的临床疗效评价 2019.10.30 14:28
-
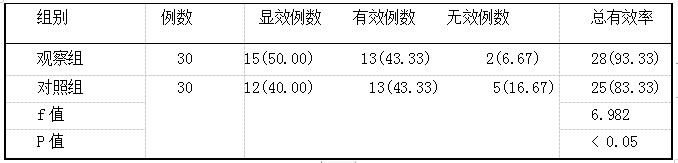
瑞舒伐他汀与常规降压药物联用对反勺型高血压患者降压疗效的影响 2019.10.30 11:35