心房颤动与慢性肾脏病的关系和治疗
心房颤动与慢性肾脏病的关系和治疗
王慧杰,孙帅,张虹
关键词:心房颤动;肾疾病;肾小球滤过率;蛋白尿;导管消融术;血栓栓塞;华法林;阿司匹林
心房颤动(房颤)和慢性肾脏病患病率均随着年龄增长而增高,此外,高血压、糖尿病、心血管疾病、X代谢综合征、肥胖、高尿酸血症等均是二者相同的危险因素。慢性肾脏病是房颤发生的独立危险因素,慢性肾脏病患者中,房颤患病率明显增高,房颤促进慢性肾脏病进展为终末期肾病。房颤与慢性肾脏病关系密切,且常常合并存在,使脑卒中、血栓栓塞风险以及抗凝治疗出血风险明显增加。我们就房颤与慢性肾脏病的关系和治疗现状作一综述。
1房颇在慢性肾脏病患者中流行病学特点
房颤是临床实践中常见的持续性心律失常之一,而相比于发展中国家,其在发达国家发病率和患病率更高‘1。明。尽管在房颤患者管理上取得了很好的进展,但是这种心律失常仍然是全球范围内脑卒中、心力衰竭、猝死以及心血管死亡的一个主要危险因素‘嵋。全球普通人群的调查研究显示,房颤在男性和女性发病率分别为0. 596%和0.373%,并且以每年近500万例速度增长。而相比于普通人群,房颤患病率在慢性肾脏病患者中明显增加,尤其是在终末期肾病患者中,其患病率为7%~20%,是普通人群的2~3倍口3。在慢性肾脏病患者中,房颤患病率随着年龄增长而增加,且在所有年龄段均比普通人群高得多‘“阳。正如Winkelmayer笠[6]研究所示,在慢性肾脏病患者中,年龄<65岁房颤患病率<7%,65~75岁为13. 2%,75~85岁为19.2%,其中年龄>85岁为22. 5%。
2房颤与慢性肾脏病的相互关系
2.1慢性肾脏病是房颤发生风险增加的独立危险因素 一项大数据研究结果表明,肾功能下降和蛋白尿是房颤发生的独立危险因素,估算肾小球滤过率(glomerular filtration rate,eGFR)在15~29 ml/(min.1.73 m2)合并尿白蛋白/尿肌酐≥300 mg/g患者房颤发生率高(HR一13.1,95% CI:6.O~28.6),但没有证据表明两者之间存在协同作用。随后,此结论再次被Bansal等‘71证实。慢性肾脏病患者发生房颤风险明显增高的危险因素为:年龄、高血压、糖尿病、心血管疾病等[4-6,8-9]。炎性反应已经被证实与房颤和慢性肾脏病相互恶化密切相关。慢性肾脏病患者左心房及左心室肥大是导致房颤发生率增加的危险因素,同时亦可能是其自身病情恶化的危险因素[17-18]。肾素一血管紧张素一醛固酮系统(re-nin-angiotensin-aldosterone system,RAAS)的激活,血浆中成纤维细胞生长因子增高及电解质紊乱部分解释了慢性肾脏病与房颤发生率增加有关‘”-22]。这些因素的变化常常合并存在,共同通过对心脏及血管内皮功能、结构的影响,增加慢性肾脏病患者房颤发生风险。
2.2房颤加速慢性肾脏病恶化
房颤是加速慢性肾脏病进展为终末期肾病的独立危险因素,房颤使慢性肾脏病进展为终末期肾病的风险增加67 [23-24]。Takahashi等[25]通过随访合并轻中度慢性肾脏病的房颤患者射频消融术后1年肾功能恢复情况发现,与房颤复发者比较,恢复窦性心律患者eGFR明显增高。同时,另一项研究显示,eGFR在房颤射频消融术后1年升高明显,而在术后2年后保持在不变水平。结果有待进一步支持。房颤加速慢性肾脏病迅速恶化的机制可能为:房颤可促发全身炎性反应,加速肾脏功能恶化;房颤可引起左心房和左心室肥大,导致慢性肾脏病患者eGFR降低;房颤通过心脏收缩及舒张功能障碍,引起血流动力学紊乱、RAAS激活,加速慢性肾脏病进展为终末期肾病;房颤使血栓栓塞风险明显升高,引起肾梗死;房颤引起全身纤维化倾向,累及肾脏,但目前尚无明确数据支持;一些治疗房颤药物经肾脏代谢导致肾功能受损。
2.3房颤与慢性肾脏病协同增加脑卒中和血栓栓塞等死亡风险房颤与慢性肾脏病是心脑血管疾病、外周血管疾病、血栓栓塞等事件的独立危险因素,且常常合并存在,使缺血性脑卒中、血栓栓塞风险进一步增加‘”。3叩。Olesen等[31]通过对132 372例非瓣膜性房颤调查研究显示,与肾功能正常者比较,合并非终末期肾病患者脑卒中或血栓栓塞风险增加49%,而合并终末期肾病透析患者并发症发生率进一步升高为83%。结果类似于另一项研究,即蛋白尿使房颤患者血栓栓塞风险增加54%,脑卒中发生率随eGFR降低而递增[45 ml/(min.1.73 mz)≤eGFR≤59 ml/(min.1.73 mz):16%;eGFR<45 ml/(min.1.73 mz):39%]。甚至,有研究推断,肾功能下降可能是房颤并发症发生风险增加的一个重要预测因素,此结论有待进一步大数据研究的支持‘”3。在慢性肾脏病患者中,房颤独立与死亡风险增加密切相关。在终末期肾病透析患者中,一项具有国际代表性的调查发现,与无房颤患者比较,合并房颤的全因死亡率高出16%HR一1. 16,95% cr:1.08~1. 25)[28]。随后,Bansal等[33]研究发现,在调整潜在的混杂因素后,房颤使慢性肾脏病患者病死率增加66%(HR -1. 66,95%CI:1.57~1. 77)。结果与2006年的一项大型研究相比,相对病死率进一步增加,且更具有统计学意义。
3慢性肾脏病患者中房颤治疗
3.1抗凝治疗抗凝治疗可有效预防大部分房颤患者脑卒中、血栓栓塞等事件发生风险,以延长患者寿命。对于普通人群房颤,2016年欧洲新指南推荐CHA2 DSz -VASe评分和抗凝治疗出血风险评估评分对脑卒中/血栓栓塞和出血风险进行评估,指导抗凝治疗口3。但是,慢性肾脏病患者中房颤抗凝治疗是一个复杂的过程,主要因为慢性肾脏病患者在房颤抗凝治疗过程中有明显的出血风险,这也导致了更高的病死率[28]。所以,尽管慢性肾脏病合并房颤的血栓栓塞风险很高,但大多数患者仍未进行有效的抗凝治疗[35]。研究表明,在慢性肾脏病患者中,与肾脏功能正常患者比较,华法林抗凝治疗使出血风险增加33%(HR=1.33,95% CI:1. 16~1.53);阿司匹林治疗为17%(HR一1.17,95% CI:1. 02~1.34);华法林加阿司匹林治疗为61%(HR-1. 61,95% CI:1. 32~1. 96)E3l]。然而,Carrero等[36]却提出,房颤合并慢性肾脏病患者使用华法林抗凝治疗的出血风险与慢性肾脏病严重程度无关。
目前新型口服抗凝药物,包括凝血因子Xa抑制剂(阿哌沙班、利伐沙班等)及直接凝血酶Ⅱa抑制剂(达比加群)等,已经在预防房颤脑卒中、血栓栓塞的大规模随机试验中应用,其中,利伐沙班、达比加群等已经广泛用于临床治疗‘”。3胡。与华法林比较,新型口服抗凝药物有以下优点:(1)不需要规律地监测凝血功能以及频繁地调整抗凝药物剂量,患者依从性强;(2)预防脑卒中、血栓栓塞等事件发生风险疗效不逊于华法林,有些甚至优于华法林;(3)起效快速、维持时间短,可显著降低颅内出血和致命性出血等大出血发生风险。Hohnloser等[38]通过对18 122例房颤患者随访发现,在合并慢性肾脏病患者中,阿哌沙班抗凝治疗组大出血风险较华法林治疗组降低更为显著( HR -0. 50,95% CI:0.38~0. 66)。而Hijazi等‘”3研究发现,达比加群降低大出血风险在eGFR≥80 ml/( min.1.73 mz)患者中更显著。上述结果不一致与抗凝药物代谢、排泄有关。有些新型抗凝药物和华法林一样大部分经肾脏排泄,所以,在慢性肾脏病房颤患者中使用时,应慎重调整剂量。目前经肾脏排泄很少(<7%)的新型凝血因子X a抑制剂贝曲沙班已经完成了3期临床试验,并取得了很好的预防血栓栓塞疗效,数据资料正在快速审查中,相信不久即可获批上市。
3.2左心耳封堵术 相关数据表明,左心耳封堵术预防房颤患者缺血性脑卒中、血栓栓塞的治疗效果不劣于维生素K拮抗剂类药物,并且经该措施治疗患者在随后的随访中表现出更低的出血风险[40-41]。目前左心耳封堵术已经被欧洲新指南作为IB类推荐治疗,用于房颤患者脑卒中风险的预防n1。左心耳封堵术可通过介入与外科手术两种治疗手段进行,其中,前者因具有创伤小、高效精确、并发症少等优点已成为临床实践重点研究发展的对象。有关研究表明,普通房颤患者置入左心房封堵器成功率为97. 3%,手术相关并发症发生率为4. 2%c42]。而相比于普通房颤患者,Kefer等[43]通过研究1014例房颤患者发现,合并慢性肾脏病房颤患者亦有相同的左心房封堵器置入成功率(97% vs 98%)和手术并发症发生率(6.1%”s 4.5%);此外,尽管肾功能影响了该类患者术后生存率,但是左心耳封堵介入治疗使脑卒中发生率以及随后出血率均较预期降低60%。由此推断,左心耳封堵术是房颤合并慢性肾脏病患者脑卒中、血栓栓塞一个重要的预防措施,给其带来新的希望,前景值得期待。
3.3 转复并维持窦性心律治疗
将房颤转复为窦性心律的方法包括药物转复、电转复及射频消融治疗,且各有适应证及禁忌证。随着医疗及科学技术的不断进步,房颤射频消融治疗的地位有所上升…。虽然房颤射频消融治疗可改善肾功能,但成功率仍不理想,术后复发率较高(34. 0%勘s 55. 9%)。另外,许多研究仅仅选用轻中度慢性肾脏病患者进行房颤射频消融治疗,其eGFR较恢复窦性心律前有所提高,而eGFR<30 mI/(min.1. 73 II12)终末期肾病患者被排除在外‘26,44]。目前在临床实践中,透析患者不建议行房颤射频消融治疗,因房颤已不再是威胁患者生命的主要因素,房颤恢复窦性心律治疗的临床意义不大,且射频治疗疗效未知。
药物转复是房颤患者容易接受的治疗方法。AF-FIRM研究显示,胺碘酮是普通人群中常见的抗心律失常药物,但其在慢性肾脏病患者房颤治疗中常常存在药物蓄积现象,且转复时间长、长期不良反应较多,这使胺碘酮在慢性肾脏病患者中的应用受到限制。普罗帕酮主要经肝脏代谢,可应用于慢性肾脏病伴房颤,但避免用于器质性心脏病患者。电复律也是房颤患者转复窦性心律的常用方法之一。Schmidt等‘“3研究发现,肾功能受损是电复律转复成功后房颤复发风险增加的独立危险因素。然而,对于透析患者房颤的转复治疗,目前鲜见电复律的相关报道。
3.4控制心室率无器质性心脏病房颤患者心室率控制起始靶目标为安静状态下<110次/min,而合并器质性心脏病房颤患者需根据患者具体情况决定目标心室率…。在慢性肾脏病合并房颤患者中,Williams等[46]研究发现,抗心律失常治疗不能改善患者预后,控制心室率可能更适合于该类患者。药物主要有:地高辛、B受体阻滞剂以及非二氢吡啶钙离子通道阻滞剂。临床实践中,对于慢性肾脏病伴房颤患者的心室率控制治疗,常用非二氢吡啶钙离子通道阻滞剂(地尔硫革)及亲脂口受体阻滞剂(美托洛尔和卡维地洛),而索他洛尔和阿替洛尔等亲水性口受体阻滞剂主要经肾脏代谢,使用时需调整剂量。另外,慢性肾脏病患者易出现高钾血症,这使慢性肾脏病患者心室率控制药物的应用更加谨慎。目前尚无相关指南指导,心室率控制治疗方案有待进一步数据支持。
4小结
简言之,房颤与慢性肾脏病共存多种危险因素,且两者相互影响,相互恶化,使脑卒中、血栓栓塞风险以及抗凝治疗出血风险明显增加。而目慢性肾脏病合并房颤的抗凝治疗方案及其安全性、有效性均缺乏足够的证据和明确的临床指南支持,有待进一步大数据研究结果指导治疗。此外,左心耳封堵术给房颤合并慢性肾脏病患者带来新的希望,前景值得期待。房颤射频消融治疗应兼顾肾功能,恢复窦性心律可以改善肾功能,但长期获益不明确。慢性肾脏病合并房颤治疗应遵循个体化策略,这需要肾病和心脏病医师在日常临床工作中密切协调,制订出使患者获益多的治疗方案。
参考文献
[1]Kirchdorf P,Benussi S,Kotecha D,et al. 2016 ESC guidelines for the management of atrial fibrillation developed in collabo-ration with EACTS[Jl. Rev Esp Cardiol (Engl Ed) ,2017, 70(1) :50. DOI: 10. 1016/j. rec. 2016. 11. 033.
[2]Chugh SS,Havmoeller R,Narayanan K,et al. Worldwide epi-demiology of atrial fibrillation: a Global Burden of Disease2010 Study[J]. Circulation, 2014 , 129 ( 8 ) : 837-847. DOI:10. 1161/CIRCULATIONAHA. 113. 005119.
[3]Liao JN,Chao TF,Liu CJ,et al. Incidence and risk factors fornew-onset atrial fibrillation among patients with end-stage re-nal disease undergoing renal replacement therapy[J]. KidneyInt , 2015 ,87 ( 6) :1209-1215. DOI:10. 10 3 8/ki. 2014. 393.
[4]Konigsbrugge O,Posch F, Antlanger M, et al. Prevalence ofatrial fibrillation and antithrombotic therapy in hemodialysispatients:cross-sectional results of the Vienna investigation ofatriaL fibrillation and thromboembolism in patients on hemo-DIalysis ( VIVALDI) [J]. PLoS One,2017 ,12 (1) : e0169400.DOI:10. 1371/journal. pone. 0169400.
[5] Goldstein BA,Arce CM, Hlatky MA, et al. Trends in the inci-dence of atrial fibrillation in older patients initiating dialysis inthe United States[J]. Circulation,2012 ,126(19) :2293-2301.DOI:10. 1161/CIRCULATIONAHA. 112. 099606.
[6] Winkelmayer WC, Patrick AR, Liu J, et al. The increa.singprevalence of atrial fibrillation among hemodialysis patients[Jl. J Am Soc Nephrol, 2011, 22 ( 2) : 349-357. DOI: 10 1681/ASN. 2010050459.
[7]Bansal N,Zelnick LR,Alonso A,et al. eGFR and albuminuriain relation to risk of incident atrial fibrillation:a meta-analysisof the Jackson Heart Study,the Multi-Ethnic Study of Ather-osclerosis,and the Cardiovascular Health Study[J]. Clin J AmSoc Nephr01,2017 ,12 ( 9) : 1386-1398. DOI: 10. 2215/CJN.018 6 0 217.
[8]Foster MC, Rawlings AM, Marrett E, et al. Cardiovascularrisk factor burden,treatment,and control among adults withchronic kidney disease in the United States[J]. Am Heart J,2013 ,16 6 (1) :150-15 6. DOI:10. 1016/j. ahj. 2013. 03. 016.
[9]De Nicola L, Donfrancesco C, Minutolo R, et al. Prevalenceand cardiovascular risk profile of chronic kidney disease in Ita-ly:results of the 2008-12 National Health Examination Sur-vey[J ]. Nephrol Dial Transplant, 2015 , 30 ( 5 ) : 806-814.DOI:10. 1093/ndt/gfu383.
[10] Yong K,Dogra G,Boudville N, et al. Increased inflammatoryresponse ifi association with the initiation of hemodialysiscompared with peritoneal dialysis in a prospective study ofend-stage kidney disease patients[J]. Perit Dial Int,2018,38(1) :18-23. DOI:10. 3747/pdi. 2017. 00060.
[11]Tbahriti HF, Meknassi D, Moussaoui R, et al. Inflammatorystatus in chronic renal.failure:the role of homocysteinemiaand pro-inflammatory cytokines[J]. World J Nephr01,2013,2(2) :31-37. DOI:10. 5527/wjn. v2. 12. 31.
[12]Amdur RL, Feldman HI, Gupta J, et al. Inflammation andprogression of CKD: The CRIC Study[J]. Clin J Am SocNephrol, 2016, 11 ( 9 ) : 1546-1556. D01: 10. 2215/CJN.13121215.
[13]Amdur RL,Mukherjee M,Go A,et aL. Interleukin-6 is a riskfactor for atrial fibrillation in chronic kidney disease:findingsfrom the CRIC Study[Jl. PLoS One,2016,11(2) :e0148189.DOI: 10. 1371/j ournal. pone. 0148189.
[14]Sharma G,Shetkar S,Bhasin A,et al. High sensitive C-reac-tive protein and interleukin 6 in atrial fibrillation with theu-matic mitral stenosis from Indian cohort[J]. Indian Heart J,2 017 , 69 ( 4) : 505-511. D01:10. 1016/j. ihj. 2016. 12. 006.
[15]Shen CH,Zheng CM,Kiu KT,et al. Increased risk of atrial fi-brillation in end-stage renal disease patient-s on dialysis:a na-tionwide, population-based study in Taiwan [Jl. Medicine (Baltimore) , 2016, 95 ( 25 ) : e3933. DOI: 10. 1097/MD.
[16]Hee L, Nguyen T,Whatmough M, et al. I_eft atrial volumeand adverse cardiovascular outcomes in unselected patientswith and without CKD[J]. Clin J Am Soc Nephrol, 2014,9( 8) ; 13 6 9-13 7 6. DOI:10. 2215 /CJ N. 06700613.
[17]Zelnick LR, Katz R, Young BA, et al. Echocardiographicmeasures and estimated GFR decline among African Ameri-cans:The Jackson Heart Study[J]. Am J Kidney Dis,2017,70( 2) :199-206. DOI:10. 1053/j. ajkd. 2016. 11. 022.
[18]Tsai CT,Chang SN,Chang SH,et al. Renin-angiotensin sys-tem gene polymorphisms predict the risk of stroke in patientswith atrial fibrillation: a 10-year prospective follow-up study[J ]. Heart Rhythm, 2014, 11 ( 8 ) : 1384-1390. D()I: 10.1016/j. hrthm. 2014. 04. 014.
[19]Zhao LQ,Wen ZJ,Wei Y,et al. Polymorphisms of renin-an-giotensin-aldosterone system gene in Chinese Han patientswith nonfamilial atrial fibrillation [Jl. PLoS One, 2015, 10( 2) :e0117489. DOI:10. 1371/journal. pone. 0117489.
[20] Mathew JS,Sachs MC,Katz R,et al. Fibroblast growth fac-tor-23 and incident atrial fibrillation: the Multi-Ethnic Studyof Atherosclerosis (MESA) and the Cardiovascular HealthStudy (CHS) [Jl. Circulation,2014,130(4) : 298-307. DOI:10. 1161/CIRCULATIONAHA. 113. 005499.
[21] Ruebner RL,Ng D,Mitsnefes M,et al. Cardiovascular diseaserisk factors and left ventricular hypertrophy in girls and boyswith CKD[J]. Clin J Am Soc Nephrol, 2016, 11 ( 11) : 1962-1968. DOI:10. 2215/CJN. 01270216
[22]Bansal N,Fan D,Hsu CY,et al. Incident atrial fibrillation andrisk of end-stage renal disease in adults with chronic kidneydisease[J ]. Circulation, 2013, 127 ( 5 ) ; 569-574.
[23] O'Neal WT,Tanner RM, MPH,Efird JT, et al. Atrial fibrilla-tion and incident end-stage renal disease:the reasons for geo-graphic and racial differences in stroke (REGARDS) study[J]. Int J Cardiol, 2015 , 185 : 219-223. DOI: 10. 1016/j. ij-card. 2015. 03. 104.
[24]Takahashi Y,Takahashi A,Kuwahara T,et al. Renal functionafter catheter ablation of atrial fibrillation[J]. Circulation,
[25] Carrero JJ,Evans M,Szummer K,et al. Warfarin,kidney dys-function,and outcomes following acute myocardial infarctionin patients with atrial fibrillation [Jl. JAMA, 2014 , 311 ( 9 ) :919-928. DOI:10. 10 01/j ama. 2014. 13 3 4.]
[26]Wang Q,Zhang XD,Liu X,et al. Renal function after repeatcatheter ablation for long-standing persistent atrial fibrilla-tion:low CHA2DS2-VASe score and sinus rhythm predict im-proved renal function[Jl. Herz,2016,41(4) :331-341. DOI:10.1007/s00059-015-4371-7.
[27]Nishiyama A,Kobori H. Independent regulation of renin-an-giotensin-aldosterone system in the kidney [Jl. Clin ExpNephr01, 2018 , 22 :1-9. DOI:10. 100 7/s1015 7-018-15 6 7-1.
[28]Wizemann V,Tong L,Satayathum S, et al. Atrial fibrillationin hemodialysis patients: clinical features and associationswith anticoagulant therapy[Jl. Kidney Int, 2010, 77 ( 12) :10 98-110 6. DOI:10. 10 3 8/ki. 2009. 477. .
[29]Matsushita K, Ballew SH ,Coresh J ,et al. Measures of chronickidney disease and risk of incident peripheral artery disease:a collaborative meta-analysis of individual participant data[J] Lancet Diabetes Endocrinol, 2017 , 5 ( 9 ) : 718-728. DOI: 10. 1016/S2213-8587(17)30183-3.
[30]Mahmoodi BK,Gansevoort RT,Naass IA,et al. Association ofmild to moderate chronic kidney disease with venous throm-boembolism:pooled analysis of five prospective general popu-lation cohorts [J]. Circulation, 2012 , 126 (16) : 1964-1971.DOI:10. 1161/CIRCULATIONAHA. 112. 113944.
[31]Olesen JB,Lip GY,Kamper AL,et al. Stroke and bleeding inatrial fibrillation with chronic kidney disease[J]. N Engl JMed, 2012, 367 ( 7 ): 625-635. DOI: 10. 1056/NEJMoa 110 5 5 94.
[32]Guo Y,Wang H, Zhao X, et al. Sequential changes in renalfunction and the risk of stroke and death in patients with atri-al fibrillation[J]. Int J Cardiol, 2013 , 168 ( 5 ) : 4678-4684.DOI:10. 1016/j. ijcard. 2013. 07. 179.
[33]Bansal N,Fan D, Hsu CY,et al. Incident atrial fibrillation andrisk of death in adults with chronic kidney disease[Jl. J AmHeart Assoc, 2014, 3 ( 5) : e001303. DOI: 10. 1161/JAHA.114. 001303.
[34]Nelson SE, Shroff GR, Li S, et al. Impact of chronic kidneydisease on risk of incident atrial fibrillation and subsequentsurvival in medicare patients[J]. J Am Heart Assoc,2012,1( 4) : e002097. DOI:10. 1161/JAHA. 112. 002097.
[35]Szummer K,Gasparini A,Eliasson S,et al. Time in therapeu-tic range and outcomes after warfarin initiation in newly diag-nosed atrial fibrillation patients with renal dysfunction[J]. JAm Heart Assoc,2017,6 ( 3) : e004925. DOI: 10. 1161/JAHA.116. 004925.
-
论文打印要求是什么,单面还是双面? 132554
-
ieee论文什么水平,含金量如何? 71603
-
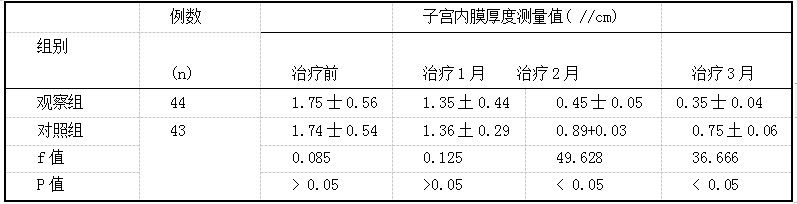
左炔诺孕酮不同给药途径对患者子宫内膜增生症的临床疗效评价 2019.10.30 15:05
-
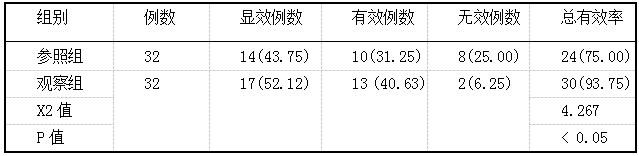
胸腺肽与恩替卡韦联用对患者原发性肝癌的临床疗效及其对预后的影响 2019.10.30 14:47
-
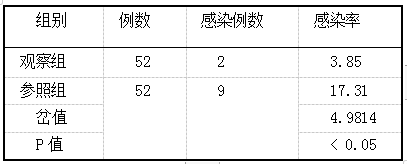
甲硝唑片官腔置入与左氧氟沙星口服对人工流产患者术后抗感染的临床疗效评价 2019.10.30 14:28
-
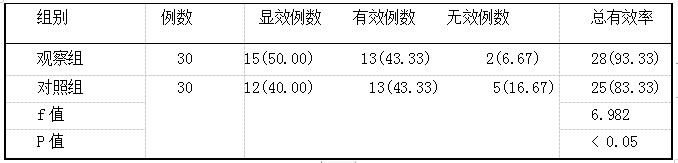
瑞舒伐他汀与常规降压药物联用对反勺型高血压患者降压疗效的影响 2019.10.30 11:35