手术治疗髋部骨质疏松性骨折患者预后的影响因素分析
手术治疗髋部骨质疏松性骨折患者预后的影响因素分析
刘其顺 王 懿 潘 雄应 行 林道超 叶承锋
【摘要】 目的探究影响手术治疗髋部骨质疏松性骨折患者预后的相关危险因素。 方法采用回顾性分析法对2010年1月至2013年12月人住本院并接受了手术治疗的、年龄超过50岁的110例髋部骨质疏松性骨折患者资料进行统计分析。 结果术前80.91%患者合并有心脑血管等疾病。95.2%(104/110)患者在人院48小时内即进行手术治疗。20.90%( 23/110)患者预后良好;35.45%(39/110)预后不良。患者术后3个月、6个月、12个月和随访期总的累计死亡率分别为6.36%、11.82%、25.450/0、43.64%。随访结果经卡方检验和多因素logistic回归分析确定,年龄(OR=7.162)、合并心血管疾病(OR=3.018)、合并脑血管疾病(OR=11.352)、合并内科疾病数量(OR=9.115)、再人院或再手术( OR=6.375)分别是影响患者术后近期死亡的独立危险因素。 结论髋部骨质疏松性骨折患者年龄大、术前合并心脑血管疾病、合并疾病数量严蘑影响患者手术治疗的预后;应在术前详细询问患者既往病史,评估患者对手术的耐受性,选择适宜手术时机,以期改善患者的预后及生活质量,降低死亡的风险性。
【关键词】髋部;骨质疏松性骨折;预后;死亡;危险因素
【中图分类号】R687.3 【文献标识码】A doi:10.3969/j.issn.1009-7147.2018.04.008
骨质疏松性骨折是指无外伤或轻微外伤情况下引起的骨折,多发生在老年人,是骨质疏松症的严重后果,所以又称骨质疏松性骨折。骨质疏松性骨折的危害流行病学研究显示,大于50岁人群中,骨质疏松发病率女性为30a/o,男性为20c/o:45岁以上骨折患者中,75010的骨折与骨质疏松症有关【l】。骨质疏松性骨折主要发生于胸椎、腰椎、髋及前臂。髋部骨质疏松性骨折是导致老年患者死亡和病变的重要原因,其伤后30天内和1年内的死亡率分别高达约10010和27 0~/oI2]。
目前国内多采用手术治疗髋部骨质疏松性骨折。由于老年患者伤前常合并有内科疾病,所以手术治疗髋部骨折的风险、术后患者的致残率和死亡率均较高。既往有研究报道髋部骨术后需要再次手术处理的并发症率约为6.90/0【3】。本研究回顾性分析2010年1月至2013年12月人住本院并接受了手术治疗的、有术后随访资料的年龄超过50岁的110例髋部骨折患者的住院病历及随访资料,旨在了解手术治疗髋部骨质疏松性骨折的效果,探讨与髋部骨质疏松性骨折患者术后近期死亡相关的危险因素,为今后降低手术治疗的髋部骨质疏松性骨折患者死亡率提供参考。
1 资料与方法
1.1病例纳入标准:①年龄>50岁;②临床及CT诊断为髋部骨质疏松性骨折,排除严重外伤、病理性所致的;③主要采用手术治疗;④术后随访时间≥6个月,包括在随访期间死亡的。
1.2一般资料:纳入研究的110例中,年龄为50~85岁,平均72.03+9.51岁,50—59岁8例.60—69岁37例.70—79岁41例,80~85岁24例。男性43例,平均67.80+7.11岁:女性67例,平均76.57+10.24岁。股骨颈骨折59例,股骨转子间骨折51例。根据ICD-10分类诊断标准,89例(80.91%)合并有心血管疾病、糖尿病、脑血管疾病、慢性呼吸系统疾病及其他内科疾病,其中心血管疾病44例,糖尿病10例,脑血管疾病25例,慢性呼吸系统疾病及其他内科疾病10例。合并1种疾病的30例,合并2种疾病的37例,3种及以上的22例。104例(95.2%)患者在受伤入院后48小时内进行手术,麻醉诱导时予以头孢呋辛1.5g -剂静脉注射预防感染,其中受伤后12小时内实施手术者38例,12—24小时内实施术者55例,24—48内实施手术者11例.48小时以上实施手术者6例。
1.3手术治疗方法:人工关节置换和内同定术。①股骨颈囊内骨折的治疗方案包括Austin -Moore非骨水泥型半髋置换、Exter骨水泥型双极股骨头置换,骨水泥均为含庆大霉素的Palacos骨水泥、辅以闭合复位空心钉内固定(倒三角形排列);②转子间骨折及股骨颈基底部骨折采用动力髋系统(DHS)固定。转子下骨折和不稳定型转子间骨折均以伽玛钉行髓内固定。
1.4预后标准:①良好:手术切口无感染,骨折愈合较好;②不良:手术切口感染、骨折再移位、延迟愈合或不愈合、接受再次手术处理;③死亡。
1.5 -般资料收集:回顾分析髋部骨质疏松性骨折患者的住院病历资料,随访术后患者存活情况,若出现死亡,则记录实施手术到死亡的时间,统计髋部骨质疏松性骨折患者术后3个月、6个月、1年、及随访期总的累积死亡率,并分析与死亡率相关的各种危险因素,包括年龄、性别、合并的内科疾病种类及数量、受伤到手术的时间、不同手术方式、有无术后并发症、有无接受再次手术处理。
1.6统计学方法:采用PASS 18.0统计学软件(原sPss软件)进行统计学分析。计数资料组间率的比较使用卡方检验或校正后的卡方检验进行单因素分析,将单因素分析结果中有统计学差异的因素进行二分类Logistic多因素分析以确定危险因素。检验水准d值取双侧0.05。
2结果
110例患者术后随访时间为6—42个月,平均随访21.23+1.56个月。术后出现手术并发症或急性医疗并发症者25例,随访期间再人院或再手术者12例,预后良好23例,占20.90a/o;预后不良39例,占35.45%;死亡48例,占43.64%。其中术后3个月内累计死亡7例,死亡率为6.360/0:术后6个月内累计死亡13例,死亡率为11.82u/o;术后1年内累计死亡28例,死亡率为25.45%。
2.1 生存曲线:根据随访的月数和随访期是否死亡制作1 10例髋部骨质疏松性骨折患者术后的生存曲线如图1。110例患者的平均生存时间为28.99个月,标准误为1.46个月,95%可信区间为26.12—31.86个月。
2.2死亡率的单因素分析结果:见表1。
2.2.1 年龄对死亡率的影响:将本组患者按年龄分成2组,分别为≤75岁组和>75岁组。>75岁组患者术后6个月、1年、随访期总的死亡率均高于≤75岁组;两者术后1年、随访期总的死亡率比较,差异均有统计学意义(P均<0.05)。2.2.2性别对死亡率的影响:男性患者术后6个月、1年、随访期总死亡率均高于女性患者,但差异均无统计学意义(P均>0.05)。
2.2.3合并内科疾病种类对死亡率的影响:合并有心血管疾病、糖尿病、脑血管疾病、慢性呼吸系统疾病等内科疾病的患者术后6个月、1年、随访期总的死亡率均高于未合并科疾病的患者,其中合并心血管疾病的患者术后6个月、随访期总死亡率两者比较差异有统计学意义(P均<0.05)。合并糖尿病的患者只有随访期总死亡率的差异有统计学意义( P=0.036)。合并脑血管疾病的患者术后1年、随访期总死亡率的差异有统计学意义(P均<0.05)。合并呼吸系统疾病及其他内科疾病的患者术后6个月、1年、随访期总的死亡率比较,差异均有统计学意义(P均<0.05)。
2.2.4合并内科疾病数量对死亡率的影响:表1显示,合并内科疾病数量越多,则患者术后6个月、1年、随访期总的死亡率越高,且差异均有统计学意义(P均<0.05)。
2.2.5受伤至手术的时间对死亡率的影响:受伤后<12小时手术患者的术后6个月、1年、随访期总死亡率均低于受伤后12~24小时、>24小时手术的患者,但差异均无统计学意义(P均>0.05)。
2.2.6不同手术方式对死亡率的影响:主要采用人工关节置换治疗的患者术后6个月、1年、随访期总死亡率与主要采用内固定术组比较,差异不明显,无统生存函数学意义(P均>0.05)。
2.2.7术后并发症对死亡率的影响:患者术后出现并发症对术后6个月死亡率影响较大,与未出现并发症患者组比较差异有统计学意义(P<0.05)。
2.2.8再入院或再手术对死亡率的影响:因手术失败或手术后出现严重并发症需再治疗的患者组术后6个月、1年、随访期总的死亡率均高于未再入院或再手术组,差异有统计学意义(P均<0.05)。
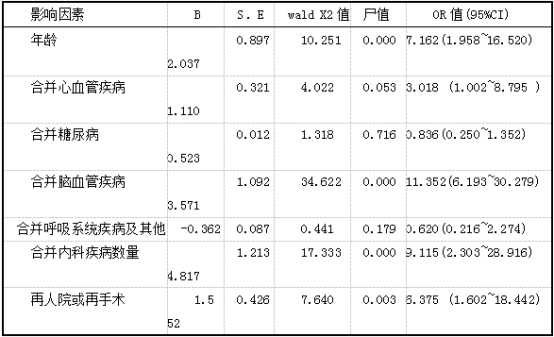
2.3死亡率的多因素分析结果:以患者术后随访期总死亡率为因变量v(存活y=0,死亡y=l),以表l中单因素分析有统计学意义的因素作为自变量x,进行多因素二分类Logistic回归分析,结果显示年龄、合并心血管疾病、合并脑血管疾病、合并内科疾病数量、再人院或再手术是影响髋部骨质疏松性骨折近期死亡率的独立危险因素.OR值及OR95%CI。见表2。
表2髋部骨质疏松性骨折患者近期死亡率影响因素的logistic回归分析
3讨论
老年人是髋部骨质疏松性骨折的高发人群,由于常合并内科疾病,髋部骨质疏松性骨折后,长时间卧床将导致原有疾病加重,同时易导致肺部感染、褥疮、泌尿系统感染等多种并发症,治疗风险及难度较大。目前对全身情况相对稳定、可耐受手术的髋部骨折患者,实施手术治疗髋部骨折已成为骨科界的共识,但手术本身及术后并发症等造成的高风险仍旧存在。本研究的110例髋部骨质疏松性骨折患者的术后随访显示,预后不良或出现死亡的比例较大,占79.10%。因此如何尽量降低术后患者的致残率和死亡率、如何选择手术时机及术后注意事项仍值得深思。
本组病例的人口学特征与以往研究基本一致,手术治疗方法也类似,因此具有代表性,研究显示年龄>75岁组患者术后6个月、1年、随访期总的死亡率分别为12.24%、38.78%、57.140/0,均高于≤75岁组,且多因素分析显示年龄是影响术后近期死亡率的独立危险因素,风险性是7.162倍。通常女性发生髋部骨折概率较男性高,本组资料男、女比例为1:1.56,与既往研究一致。尽管男性在发生髋部骨质疏松性骨折时的平均年龄较女性年轻8岁,但死亡率却均高于女性(术后6个月、1年、随访期总死亡率男性分别为13.95%、25.58%、44.19u/o.女性分别为10.45%、25.37%、43.28%)。但单因素、多因素分析均显示差异并无统计学意义,这与Kesmezacar等的研究结果一致。
本研究中合并有心血管疾病、糖尿病、脑血管疾病、慢性呼吸系统疾病等内科疾病的患者共89例,高达80.91%,其术后6个月、1年、随访期总的死亡率均高于未合并内科疾病的患者,多因素分析显示合并心m管疾病、合并脑血管疾病是影响术后近期死亡的高危因素,这,证明循环代谢状态耐受手术的程度影响患者的预后。
关于老年人髋部骨质疏松性骨折后如何选择手术时机目前仍存在一定争议,有学者认为,手术越早进行越好,甚至应行急诊手术。而另一部分学者认为,术前应对老年患者的内科疾病进行治疗,在保守治疗的同时完善术前准备和评估,以减少手术的风险,提高手术成功率。本研究按受伤到手术的时间将患者分为3组,结果显示受伤后<12小时手术患者的术后6个月、1年、随访期总死亡率均低于受伤后12~24小时、>24小时手术的患者,但差异均无计学意义。由于本组病例数不大,尽早术是否能降低术后近期死亡率还有待更大样本的进一步证实。结果提示可根据患者机体状态选择合适的手术时机,忌过早手术增加风险,同时也要尽量避免因过分谨慎而延误有利的手术机会和后期的功能锻炼机会,增加了并发症和预后不良的风险。
本研究中48%(12/25)的出现手术并发症及失败的患者需再入院或再手术治疗,这也在一定程度上导致了死亡率的增加。多因素分析也表明再人院或再手术的术后近期死亡风险高达6.375倍,再次说明正确把握手术时机,充分利用术前的准备时间对患者进行评估、术后防止机械性因素、预防感染对预后有十分重要的影响,在临床工作中务必注意,才可以尽量减少患者住院时间和疼痛时间,减轻经济负担,提高患者的生活质量。
参考文r献
[1]李清社,抗骨质疏松药物佐治老年骨质疏松性转子间骨折50例[J].中国药业,2015 ,13 (12):1293.
[2] Duckworth AD,Phillips SA,Stone O,et al. Deep infection after hip fracture surgery: predictors of early mortality [J]. Injury2012,43(7):1182.
[3] Xia WB,He SL,Xu L,et al.Rapidly increasing rates of hip fracture in Beijing, China [J].J Bone Miner Res 2012,27 (1):125.
[4]王永江,王清,姚琦,PKP治疗骨质疏松性爆裂骨折疗效及骨水泥渗漏途径的探讨[J]重庆医学,2015,11(3):112-115.
[5]师中奎,骨质疏松性股骨颈骨折行人1二关节置换联合抗骨质疏松治疗的临床效果分析[J].中国医药指南,2015,l9(2):378-382
[7]姜衍凯.经皮椎体成形术与经皮椎体后凸成形术治疗骨质疏松性椎体骨折的效果对比[J]山东医药,2015,21(3):256-259
-
论文打印要求是什么,单面还是双面? 132382
-
ieee论文什么水平,含金量如何? 71517
-
医学检验期刊有哪些?论文发表难吗? 2019.11.15 17:25
-
医药卫生省级期刊发表的要求以及投稿渠道 2019.11.15 16:32
-
预防医学核心期刊发表的经验 2019.11.15 15:26
-
中国内镜杂志期刊发表的投稿要求 2019.11.15 14:32