新生儿极重度高胆红素血症非疾病危险因素分析
新生儿极重度高胆红素血症非疾病危险因素分析
段娓1,蒲永莉2,谭艳呜1,王妹1
1.重庆三峡中心医院妇女儿童医院新生儿科,重庆404000;2.重庆三峡医药高等专科学校,重庆404000
摘要:目的调查引起本地区新生儿极重度高胆红素血症的主要危险因素,探索应对措施,有效地预防核黄疸的发生,减少新生儿死亡率及致残率,提高人口素质。方法 回顾性分析2010年1月1日- 2016年1月1日三峡中心医院新生儿科的极重度高胆红素血症病例,研究住院患儿的病因构成、日龄、家庭环境及文化程度、院外治疗等情况,分析重庆市新生儿患极重度高胆红素血症的非疾病危险因素,以提出该地区新生儿极重度高胆红素血症的有效干预措施。结果就诊时间、喂养情况、监护人文化、分娩方式、院外治疗情况、出生医院级别、同胎中有高胆红素血症的单因素分析结果比较,差异有统计学意义( P<0. 05)。再采用非条件Logistic回归方法结果显示,出生医院级别、分娩方式、监护人文化程度、就诊时间、同胎中有高胆红素血症5个指标为极重度高胆红素血症的独立影响因子。结论导致新生儿极重度胆红素血症的疾病危险因素,如感染、窒息等与对照组比较无统计学意义(P>0.05),但两组患儿就诊时间、喂养情况、监护人文化等非疾病相关因素却有显著差异,故非疾病因素在导致新生儿极重度黄疸中占据重要地位,需引起高度重视。
关键词:新生儿;高胆红素吡症;危险因素
中国图书分类号:R715.8文献标识码:A文章编号:1001 -4411( 2018)16-3776 -04;doi:10. 7620/z{fybj.j.issn.1001-4411. 2018. 16. 57
出生28 d内的新生儿的黄疸,称之为新生儿黄疸,是新生儿期常见的症状之一,约60 010的新生儿可出现不同程度黄疸,大部分黄疸可自然消退,但由于胆红素的毒性,少数患儿可出现严重高胆红素血症甚至引起胆红素脑病。由于新生儿黄疸的高发生率、高住院率以及严重的致残率,使其越来越成为儿科医生、社区保健医生及家长共同关注的公共卫生问题心。重症高胆红素血症作为危害新生儿健康的重要症状,是完全可以预防的,而且就其经济效益和社会效益来看,也是经济的,可以大程度的维护新生儿的健康。因此,本研究收集本院高胆红素血症患儿的各项相关因素,分析主要非疾病危险因素,并构建有效的干预措施。
1对象与方法
1.1 研究对象收集2010年1月1日-2016年1月1日在三峡中心医院新生儿科住院的高胆红素血症患儿,人选标准:病历资料完整的病例;+胎龄>35周;人院时血清胆红素水平达342 ymol/L以上,非结合胆红素占总胆的80%以上。
1.2 方法
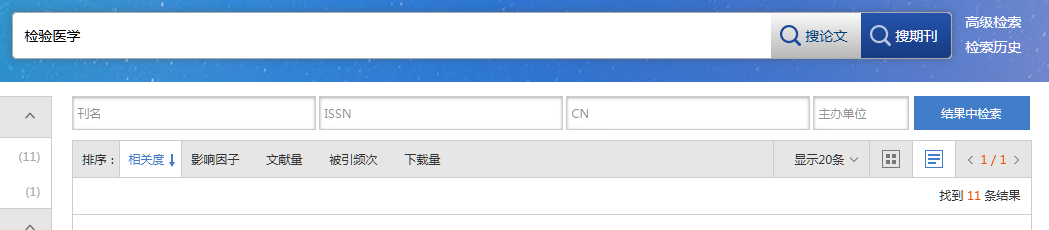
1.2.1 研究方法及分组采用回顾性分析方法,根据患儿入院时血清胆红素水平,分重度高胆红素血症组、极重度高胆红素血症组。分组标准参照2014年我国新生儿高胆红素血症诊断和治疗专家共识口,血清胆红素超过428 ymol/L的患儿诊断为极重度高胆红素血症(研究组)216例;将血清胆红素值超过342 ymol/L的患儿诊断为重度高胆红素血症(对照组)353例。对照组与研究组在性别、胎龄、出生体质量等方面比较,差异无统计学意义(P>0.05),具有可比性。见表1。
表1两组患儿一般情况比较
1.2.2危险因素评价标准 由经过研究小组培训的医生或护士根据病历资料收集患儿及家庭的相关信息,包括感染、头颅血肿、ABO或Rh溶血等疾病因素和人院日龄、喂养情况、监护人文化程度、出生医院、分娩方式、院外治疗情况、对健康的关注的程度等非疾病因素。
1.3统计学分析数据采用SPSS 21.0软件进行统计学分析,相关因素的单因素分析,以P
2结果
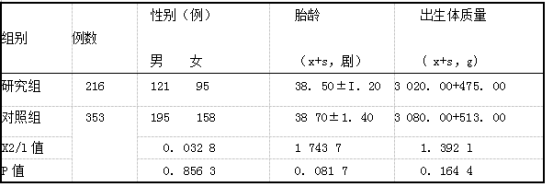
2.1 极重度高胆红素血症的单因素分析 收集我院极重度高胆红素血症患儿的相关数据,分析了就诊时间、喂养情况、监护人文化、分娩方式、院外治疗情况、出生医院级别、同胎中有高胆红素血症等因素,单因素分析结果见表2。
表2两组患儿危险因素分类的单因素分析(例)
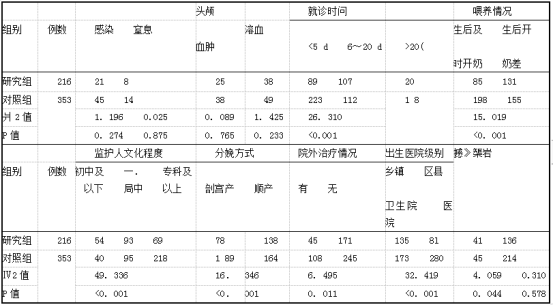
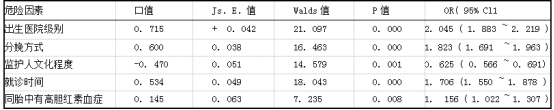
2.2极重度高胆红素血症的多因素分析 以单因素分析结果为基础,将就诊时间、喂养情况、监护人文化程度、分娩方式、院外治疗情况、出生医院级别、同胎中有高胆红素血症等指标纳入多因素分析,变量赋值情况见表3。采用非条件Logistic回归方法,以d。=0. 05,仪中=0.10,逐步向后LR法筛选变量。结果显示,出生医院级别、分娩方式、监护人文化程度、就诊时间、同胎中有高胆红素血症5个指标为极重度高胆红素血症的独立影响因子,其中出生医院级别、分娩方式、同胎中有高胆红素血症、就诊时间为极重度高胆红素血症的危险因素,而监护人文化程度为保护因素。见表4。
表3极重度高胆红素血症多因素分析变量赋值表
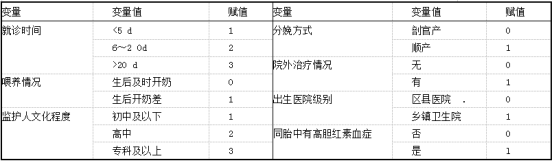
表4新生儿极重度高胆红素血症危险因素多因素Logistic回归分析
3讨论
极重度高胆红素血症是发生核黄疸的高危人群。核黄疸严重威胁患儿的健康和生命,可导致听力障碍、智力障碍甚至死亡。初生时胆红素产量大于胆红素排泄量,几乎我国所有足月新生儿都会出现暂时性总胆红素增高H1,大多数属于生理性黄疸,恢复和预后良好,故家长往往忽视黄疸,而延误治疗,发展至极重度高胆红素血症,造成严重的后果。因此,找到本地区发生极重度高胆红素血症的危险因素,提出相应的干预措施是当务之急。
在新生儿高胆红素血症病因中,除新生儿本身的疾病外,一些非疾病方面的因素也是造成新生儿高胆红素血症的重要原因。本研究表明,导致新生儿极重度胆红素血症的危险因素中,疾病因素,如感染、窒息、头皮血肿、溶血等与对照组并无统计学意义,即极重度胆红素血症与重度胆红素血症的病因是一致的。但两组患儿在就诊时间、喂养情况、监护人文化、分娩方式、院外治疗情况、出生医院级别、同胎中有高胆红素血症这些非疾病相关因素中,却有显著差异。故非疾病因素在导致新生儿极重度黄疸中占据重要地位,需引起高度重视。
本研究的研究对象是>35周的新生儿,对于<35周的早产儿,大多数转至新生儿病房监护,发生重度及极重度高胆红素血症的可能性很小,故未纳入研究对象。
本研究显示出生医院级别、分娩方式、监护人文化程度、就诊时间、同胎中有高胆红素血症5个指标为极重度高胆红素血症的独立影响因子。出生医院级别越低,发生极重度高胆红素血症的危险性增大。这主要是因为在基层医院缺乏新生儿专科医生,产科医生对新生儿高胆红素血症的认识不足,无法准确判断黄疸的严重程度,不晓新生儿黄疸的干预标准,未能将有高危因素的患儿纳入监控的范围内。在基层医院分娩的新生儿,其看护人大多为其祖父母,文化程度低,按照经验照顾小孩,对于新生儿黄疸的认识根本没有,大多认为是正常的,加之传统的坐月习惯,房间光线较暗,不能及时发现患儿黄疸,就诊时,患儿一般日龄较大,多数是因为有胆红素脑病的表现了才至医院就诊。本研究显示就诊时间也是危险因素之一。分娩方式的不同新生儿发生极重度高胆红素血症的危险也有区别。顺产也是发生新生儿极重度高胆红素血症的危险因素之一。这与顺产本生并无关系,多项研究表明,剖官产是发生黄疸的危险因素[5-6]。本研究发现顺产为其危险因素,主要与顺产新生儿住院时间短,一般在48—72 h内,而中国新生儿黄疸的高峰期出现在生后4~5 d[7],因此患儿在出生医院多未出现严重黄疸,从而未得到出生医院医务人员的指导,导致不能及时发现和及时就诊。就诊时间越晚,发生极重度高胆红素血症的危险越大。同胎中有高胆红素血症者,发生极重度高胆红素血症的危险增大。监护人文化程度是发生极重度高胆红素血症的保护因素。本研究表明,文化程度越高,对新生儿的异常识别能力相对较高,就诊时间也会较短,医疗手段的干预能早期介入,发生极重度高胆红素血症的危险降低。
2004年美国儿科学会提出“新生儿黄疸干预目标是防止出现重度高胆红素血症和预防胆红素脑病”,而关键在于预防重度高胆红素血症。常足月儿发生胆红素脑病的TSB峰值在427 ymol/L以上一9],因此预防极重度高胆红素血症的发生是减少胆红素脑病发生的关键。在欧美发达国家,对于新生儿黄疸,建立了借助于网络,以医院为中心的医院一社区一家庭三位一体的综合防控网,确保每一个新生婴儿在出生后一周内(新生儿胆红素脑病高危期)均处于严密的监控中。因此,美国现已极少有胆红素脑病的病例报道哺3。新生儿胆红素脑病是一个完全可防可控的疾病,2014年我国在新生儿高胆红素血症诊断和治疗专家共识中也提出了对重度高胆红素血症的预防,制定了高危因素的评估标准和出院后随访计划的制定。9’。但是,对于不同地区,危险因素不同,制定的措施应有所不同。大量资料表明,造成严重高胆红素血症的主要原因是对黄疸的认识不足,包括家长的知识不足、医务人员的重视不够、缺乏有效的评估和随访措施等10]。本研究提示了本地区发生极重度高胆红素血症的危险因素,希望能制定相应的措施,形成本地区监测新生儿胆红素的基本机制,提高基层产科医生对黄疸的认识,启动我国制定干预标准,加强基层孕妇学校的建设,提高孕妇对新生儿黄疸的认识,提升产后家庭随访的质量和范围,有效预防胆红素脑病的发生。
参考文献
[1]李秋平,封志纯美国儿科学会新新牛儿黄疸诊疗指南[J].实用儿科临床杂志,2006,14 (21): 958.
[2] 丁同芳,关于新生儿黄疸诊疗问题的思考与建议[J].中华儿科杂志,2010,9 (48):643
[3] 中华医学会儿科学分会新生儿学组[J].中华儿科杂志,2014,10 (52):745
[4] 中华医学会儿科学分会新生儿学组,新牛儿黄疸诊疗原则的专家共识[J].中华儿科杂志,2010,9(48):685.
[5] 陈艳霞.新生儿高胆红素血症的高危因素[J].实用儿科临床志,2007,15 (22):1189.
[6] 田青,李晓东,查文清,等.新生儿高胆红素血症危险因素的Logisitic分析[J].实用医学杂志,2011,14 (27):2560.
[7] 王瑛,王金秀,江华,等,新生儿高胆红素血症的风险预测[J].临床儿科杂志,2012,3(30):240.
[8]胡月圆,李贵南,刘新晖,新生儿重度高胆红素血症1091例临床分析[J].中华儿科杂志,2010,3(29):539-540.
[9] 中华医学会儿科学分会新生儿学组[J].中华儿科杂志,2014,10 (52):745-747.
[10] John L,Bhutain VK, Karp K,et al.Clinical report from the pilotUSA Kernicterus Registry (1992 t0 2004) [J]. Perinatol, 2009, 29( Suppl l):25-45.
-
论文打印要求是什么,单面还是双面? 132479
-
ieee论文什么水平,含金量如何? 71576
-
医学检验期刊有哪些?论文发表难吗? 2019.11.15 17:25
-
医药卫生省级期刊发表的要求以及投稿渠道 2019.11.15 16:32
-
预防医学核心期刊发表的经验 2019.11.15 15:26
-
中国内镜杂志期刊发表的投稿要求 2019.11.15 14:32