骨盆骨折大出血患者的救治及其疗效的回顾性分析
骨盆骨折大出血患者的救治及其疗效的回顾性分析
高 飞,徐昌富,马丽琼
[关键词]损伤控制外科;损伤控制复苏;骨盆骨折;凝血障碍
[中图分类号]R683.3 [文献标识码] A l DOI] 10. 3969/j.issn.1009-0754. 2018. 04. 023
骨盆骨折属于重创性骨关节外伤,50%以上骨盆骨折患者伴有多处创伤或多种合并症,其中为严重的是骨折后伴发急性创伤性凝血障碍,临床救治具有非常高的难度,若处理不当,患者死亡率极高。目前,随着临床对凝血障碍的不断认识、对损伤控制复苏( damage control resuscitation,DCR)的不断改进以及损伤控制外科( damage control surgery,DCS)的不断普及,骨盆骨折出血伴发急性创伤性凝血障碍患者救治后存活率有了明显的提升。为了进一-步提高骨盆骨折出血伴发急性创伤性凝血障碍的救治水平,笔者对2000年1月至2016年12月解放军第二五一医院收治的骨盆骨折大出血病例的救治策略及治疗效果进行回顾性分析。现报道如下。
1资料与方法
1.1-般资料选择解放军第二五一医院2000年1月至2016年12月期间收治的骨盆骨折大出血患者195例为研究对象,临床资料均记录完整、详细。将2000年1月至2006年8月期间未应用DCR与DCS治疗的患者作为对照组,共82例,其中男58例,女24例;年龄(45.7±7.8)岁(20~75岁);损伤严重度评分( injury severity score,ISS)( 35.7±6.9)分(19~ 67分);外伤原因中,高空跌落37例,交通事故45例;骨盆骨折类型,Tile's B型46例,Tile's C型36例;合并脊柱及肢体损伤69例,腹部损伤51例,胸部损伤35例,颅脑损伤10例,创伤部位≥3者10例;出现凝血功能障碍者21例。将2007年5月至2016年6月期间应用DCR与DCS治疗的患者作为观察组,共113例,其中男84例,女29例;年龄(46.3±8.1)岁(20~75岁);ISS分(36.1±5.2)分(17~71分);外伤原因中,高空跌落51例,交通事故62例;骨盆骨折类型,Tile's B型64例,Tile's C型49例;合并脊柱及肢体损伤97例,腹部损伤88例,胸部损伤50例,颅脑损伤20例,创伤部位≥3者14例;出现凝血功能障碍者28例。由于纳入对象的时间区间比较大,因而2组均参照以往创伤性凝血病的临床诊断标准,即:活化部分凝血酶原时间( APTT)>60 s、凝血酶原时间(PT)>18 s及凝血酶时间(TT)>15 s。2组患者在性别比、年龄、ISS分方面比较,差异无统计学意义(P>0.05)。
1.2治疗方法对照组骨盆大出血患者未采取DCR以及DCS救治策略,在抢救的早期曾大剂量输液,并都于I期行外科手术治疗。观察组骨盆大出血患者的救治方法为:(1)低压复苏。患者在没有得到有效控制出血之前采取低压复苏,将患者机体收缩压水平控制在80~ 85 mmHg(l mmHg=0. 133 kPa)范围内。(2)止血性复苏。在低压复苏进行红细胞输注的同时,开展止血性复苏,全面输入新鲜血浆、血小板以及冷沉淀等凝血因子,必要时补充新鲜全血(48 h内)以及重组凝血因子Ⅶa,采取补钙措施,并及时纠正机体低温以及酸中毒。(3) DCS手术策略。分3个阶段:第1阶段尽可能控制机体内致命性的大出血,并且阻止污染,对骨盆不稳定性骨折患者进行临时性早期骨盆支架固定治疗以及外固定治疗;第2阶段进入ICU以稳定患者的生命状态;第3阶段,在患者机体状态允许的条件下行骨折确定性处理以及内固定手术治疗,113例骨盆大出血患者中,102例进行性出血患者采取髂内动脉断血手术治疗,有55例患者骨盆增加支架外固定处理。急诊手术主要是处理创伤部位相邻与远隔的脏器损害、颅脑创伤、胸腔损伤以及脊柱、肢体损伤等。待患者的生命体征相对的稳定之后,进行骨盆骨折内固定手术治疗。
1.3统计学处理采用统计学软件SPSS 18.0进行数据分析。计量资料以均数±标准差(i±s)描述,2组间比较用£检验,计数资料用x2检验。以P<0.05为差异有统计学意义。
2结果
对照组中21例发生凝血障碍患者的死亡率高达42.86%,其中因失血性休克死亡6例(66.7%),因急性呼吸窘迫综合征( ARDS)死亡1例(11.1%),因多器官功能障碍综合征( MODS)死亡1例(11. lqo),因急性肾功能衰竭死亡1例(11.1Ur/0)。观察组中28例发生凝血障碍患者的死亡率为21. 43%,其中在术中或者手术后24 h内由于失血性休克死亡3例(50.0%),因严重的肺挫伤、胸伤以及合并ARDS死亡1例(16.7%),因MODS死亡1例(16. 7U/o),因肺栓塞死亡1例(16.7%)。2组骨盆骨折血伴发凝皿障碍患者治疗情况比较,见表1。
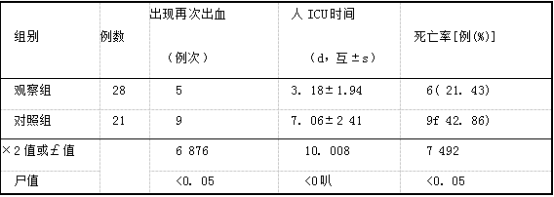
表1 观察组和对照组骨盆骨折出血伴发凝血障碍患者治疗情况比较
3讨论
3.1 骨盆骨折出现凝血障碍因素分析 由创伤而导致的凝血障碍是骨盆骨折后易发生的并发症之一,死亡率较高。目前,尽管损伤控制外科技术已经大范围的推广,使得严重骨折的抢救成功率大为升高,但患者一旦出现凝血障碍,其死亡率依然较高,治疗难度大。临床对创伤后的凝血障碍机制研究一直在不断深入,认识水平也在不断提高。现阶段多数研究均指出,创伤局部组织器官血液灌注量急剧下降、相关凝血因子大量内耗等因素是创伤后凝血障碍发生的主要机制”1,而其主要的发病过程是高能创伤后,导致机体血管系统、周围组织器官等严重损伤,进而机体大量出血,而此时机体的创伤性凝血障碍机制链条就已经激活。所以在实际临床工作中,对严重骨盆骨折患者的处理,一方面要积极处理其骨盆骨折的问题;另一方面,也要积极防治其随之而来的凝血障碍问题,这种凝血障碍可能在接诊早期就已经出现,也可能在治疗过程中的某一阶段出现,而一旦出现,患者的死亡风险极速升高。导致骨盆骨折后伴发凝血障碍的因素众多,如大量失血,机体酸碱平衡紊乱,各种感染,输血治疗过量或不足等口,都会引发凝血障碍。
3.2骨折后凝血障碍相关诊断 以往诊断骨折后凝血障碍主要依靠实验室检查凝血功能指标,包括PT、APTT、TT和FIB等,但这些参数指标往往滞后于疾病的进展,无法实时反映出患者所处的阶段及状态。目前,相对公认的实验室指标就是血栓弹力图( TEG)检查,TEG可以反映出患者血液凝固动态变化情况(如纤维蛋白的形成速度,溶解状态和凝状的坚固性,弹力度等)。但是TEG检查所需要时间较长,对于争分夺秒抢救危重患者不利。也有研究指出"1,当骨折后出血量超过2.5 L时,其出现凝血障碍几率极高,当出血量超过3L时,其凝血障碍就已经出现。当骨盆骨折患者发生昏迷、休克、皮下大面积出血等症状时,就应当立即进行凝血障碍的相关治疗,不宜等待迟疑。
3.3严重骨盆骨折伴凝血障碍相关治疗手段随着我国损害控制外科的推广运用,骨盆骨折的治疗成功率大大升高,然而有文献指出,骨折后一旦并发凝血障碍,患者死亡率就会大大增加。因而,在临床实际处理严重骨盆骨折时,对于凝血障碍的防治要放在损害控制复苏治疗的核心位置,把低血压性复苏、止血性复苏以及损害控制外科三项技术互相融合,贯彻到治疗骨盆骨折并发凝血障碍疾病的始终[8-9]。(1)低压复苏:其操作要点在于严格将患者术前及术中的收缩压维持在80~ 85 mmHg范围内,严格控制患者补液量。因为过多的液体进入患者体内,会导致患者骨折部位管腔内压的升高,引起患者血凝块的掉落,从而引发机体持续性10]。此外过多的液体输入也会降低患者凝Jfri因子浓度,降低患者体温,对凝血障碍不利。所以,良好的低血压性复苏操作可以使得患者在短期内的器官组织灌注量保持相对充分,且维持必要的凝血因子浓度。但需要注意的是,对于一些老年患者,或者基础血压较高及高血压的患者,则不宜将低压复苏时的血压控制过低:,(2)止血性复苏,其操作要点在于要严格把控骨折失血后输血的血液制品的品种配比,在进行输血的早期就应当及时配入充足的凝血因子,尽可能多的输入新鲜全血,从而起到有效预防凝血障碍发生的作用,切实降低死亡三联征(低体温、酸中毒以及创伤性凝血障碍)的发生,操作的核心在于积极有效的止血和足量的凝血因子的输入,推荐的输血配比是红细胞悬液、血浆以及小板按照1:1:1配人,但在临床实际T作中,血小板的来源极少,而好的新鲜全血更是一袋难求,所以,建议在临床上可以预先准备一定量的AB血型血浆制品,在需要时可以先给患者输入以解燃眉之急。在严重骨盆骨折患者入院治疗的第一时间,就要和配血中心预约血小板制品,大量的临床实践也证明,积极有效的止血性复苏可以使得患者死亡率大为降低[1l]。(3)损伤控制外科技术,其操作要点在于及时有效的进行手术止血,这一步非常重要和关键,是治疗骨盆骨折伴发凝血障碍的根本治疗。值得注意的是,抢救治疗是争分夺秒的,不能为了治疗休克而大量输液,没有及时进行止血性复苏,更不能为了等待实验室凝血功能参数指标结果,而没有及时有效的进行手术治疗,所有的治疗手段都要同步实施,融会贯通,才能真正利于患者恢复.目前临床应用较多及成熟的DCS操作技术主要包含有:(1)髂内动脉结扎以及栓塞术。这种操作一方面可以防止由于动脉损伤而引起的大量出,并且同样可以阻断因严重骨盆骨折而引起的周围静脉性出血,其原理在于有效阻断骨盆周围动脉血流,因而有效减少相关静脉回心血流,从而使得血管腔内的压力减小,降低了出血量。其优点在于人体骨盆腔内存在大量的血管侧支及分支循环,阻断髂内动脉对骨盆腔内周围组织器官的供血供氧影响轻微。此次88例髂内动脉结扎或者栓塞术患者盆腔内脏组织器官均无功能受损。在具体操作方式选择上,大致分为4种情况:一是骨盆骨折患者并发腹腔内脏器损伤,需要进行开腹术者,则采取髂内动脉结扎的方式,同时针对受损的内脏器官手术修复;二是骨盆骨折患者并发腹膜后血肿,并破人腹腔者,这些患者m血量大难以自控,无法立即准确评估腹腔内器官的损伤程度,建议行剖腹探查术同时进行髂内动脉结扎操作;三是骨盆骨折患者,其腹腔器官无明显损伤,患者已经行骨盆固定术、有效复苏等相关操作后,同时血流动力学趋于稳定,此类患者则建议采取血管造影栓塞操作;四是骨盆骨折的老年患者,因其基础疾病多和基础情况较差,凝血障碍的发生率高,所以外科应快速处理,手术模式选择应尽量简单,减少手术引起的二次创伤。(2)骨盆骨折的外固定操作。外固定操作工具一般有外固定支架、骨盆钳等器具,一方面这些器具可以固定骨折,有效防止继发伤害,另一方面可以使得患者盆腔容积的大小有效降低,发挥压迫止血的作用,降低患者转运过程中的风险。如果上述操作措施均已采用,但疗效不明显,则应当立即采取腹膜外盆腔填塞术。(3)骨盆周围脏器损伤的操作。严格以“生命第一”原则为准,只有保住生命,保护器官功能才有意义,对于骨盆骨折处于急性期者,只需要立即行止血以及阻断污染操作,待其他手术条件满足后,才可以进行下一步的操作,如腹部手术,骨折的内外固定、重建等等。凡是开放性骨盆骨折患者,出血量较大,周围内脏破坏几率较高,应立即进行外固定和髂内动脉阻断操作,并第一时间进行阻断污染操作;凡是伴有胃肠破裂的患者,腹膜外直肠结肠破裂者,操作时尽量不要采取襻式造口术;凡需要采用膀胱造瘘术、尿道会师术的患者;创面需要完全清创,同时进行骶前充分的引流,保证阻断二次污染。考虑到负压可能增加患者出血量,建议暂不要在I期手术时运用负压创面治疗技术。此次研究中有1例骨盆及下腹部重物砸伤患者,人院后立即采取骨盆外固定操作、髂内动脉阻断操作、结肠造瘘术、伤口清创术、骶前引流术等,后复苏成功,后期该患者出现盆腔内感染以及脓毒血症,积极抗感染支持治疗后,终固定仍然采用外固定支架,在第7个月后进行乙状结肠造口还纳术,后期随访患者显示生活状态良好。
值得注意的是,很多创伤性凝血障碍的患者在经过急性期积极抢救治疗,病情出现好转后,后期出现高凝状态和血栓形成的几率反而会大大提高。同时骨盆骨折患者因为长期卧床,其出现下肢深静脉血栓的风险较高,日常护理中也要注意检查下肢肿胀度变化,定期监测凝血功能,动静脉多普勒检查等,可以采取抗凝药物进行预防。大量研究证实规范的DCR操作能够减少死亡三联征发生率。所以一旦发生严重骨盆骨折伴创伤性凝血障碍者,应当积极贯彻DCR操作指南,力争在DCS的操作基础上,联合采取低血压复苏、止血性复苏等积极手段抢救治疗,以取得满意的临床疗效。
[参考文献]
[1]黄强,杨洋,魏安卿,等,损伤控制性复苏对创伤性凝血障碍的影响[J].中国急救医学,2013,33 (10):901 - 903. DOI:10.3969/j. issn. 1002 - 1949. 2013. 10. 010.
[2] Holcomh JB,Jenkins D,Rhee P,et al.Damage control resuscita-tion:directly addressing the early congulopathy of trauma[J].JTrauilia, 2007, 62 (2): 307-310. DOI: 10. 1097/TA.
[3] Cohen MJ, Kutacher M,Redick B,et al.Clinir.al and mechanistic drivers of acute traumatic coagulopathy[J].J Trauma Acute CareSurg, 2013, 75 (S):S4047. DOI: 10. 1097/TA.06013 e31828fa43d.
[4] 王嘉嘉,徐美涛,张帅,等,经皮加压钢板治疗老年患者股骨逆粗隆间骨折17例临床观察[J].海军医学杂志,2017 ,38( 4):346-349. DOI:10. 3969/j. issn. 1009 -0754. 2017. 04. 020.
[5] Spahn DR,Bouillon B,Cemy V,et al.Management of hleeding and coagulopathy following major trauma:an updated European guideline[J].Crit Care ,2013 ,17( 2): R76. DOI: 10. 1186/c:cl 2685.
[6] 王改先,张海军,张新蕾,血栓弹力图在急诊创伤患者应用中的对比分析[J].中国急救复苏与灾害医学杂志,2016 ,11(7):745 -746.
[7]查晓冰,张月妹,施蓓馨,等.高压氧预处理对预防胫腓骨远端开放性骨折患者术后并发症的影响[J].中华航海医学与高气压医学杂志,2015 ,22(4):293 -296. DOI: 10. 3760/cma.j.issn.1009-6906. 2015. 04. 013.
[8] 樊建林,公保才旦,钱惠岗,等.损伤控制复苏在严重多发伤合并创伤失血性休克救治中的应用[J].中华创伤杂志,2010 ,26(7):620-623. DOI:10. 3760/cma.j. issn. 1001-8050. 2010. 07.016.
[9]沈丛林,姜丽娟,龚辉,等.损伤控制性手术在严重腹部创伤急救中的临床应用分析[J].海军医学杂志,2017,38(5):464-465. DOI:10. 3969/j. issn. 1009 -0754. 2017. 05. 026.
[ 10] Burkhardt M,Kristen A,Culemann U,et al.Pelvic fracture inmultiple trauma:are we still up-to-date with massive fluid resuscitation[J]. Injury,2014 ,45(S):S70-75. DOI: 10. 1016/j. injury. 2014.08. 021.
[Il]李建国.严重创伤大出血的处理新策略一损伤控制性复苏[J].临床外科杂志,2012,20(3):151-155. DOI: 10. 3969/jissn. 1005-6483. 2012. 03. 004.
[12]黄利军,急救体系与损伤控制外科在提高多发伤抢救成功率中的作用[J].浙江临床医学,2015 ,17(6):963 -964.
[13]高劲谋,都定元,刘朝普,等.伴多发伤连枷胸的损伤控制外科治疗[J].中华创伤杂志,2013 ,29(4):343-347. DOI:10. 3760/cma.j. issn. 1001 -8050. 2013.4.014.
[14]郑炜,吴雪华,陈建文,等,外同定架在不稳定骨盆骨折中的应用[J].浙江创伤外科,2015 ,20(2):342-343. DOI: 10. 3969/jissn.1009-7147. 2015. 02. 068.
[15]耿硕,刘连新,损伤控制性复苏:早期纠正凝血障碍[J].国际外科学杂志,2008,35( 10):687-690. DOI: 10. 3760/cma.j.issn.1673-4203.2008.10.015.
-
论文打印要求是什么,单面还是双面? 133184
-
ieee论文什么水平,含金量如何? 71752
-
医学检验期刊有哪些?论文发表难吗? 2019.11.15 17:25
-
医药卫生省级期刊发表的要求以及投稿渠道 2019.11.15 16:32
-
预防医学核心期刊发表的经验 2019.11.15 15:26
-
中国内镜杂志期刊发表的投稿要求 2019.11.15 14:32