乳腺癌改良根治术患者术后复发转移影响单因素及Logistic回归分析
乳腺癌改良根治术患者术后复发转移影响单因素及Logistic回归分析
穆凌光1,孟少华2,范秀廷1,宋爱林1 1.邢台市邢台医学高等专科学校第一附属医院头颈乳腺科,河北邢台054000;
2.邢台市邢台医学高等专科学校第一附属医院腹部外二科,河北邢台054000
摘要:目的探讨乳腺癌改良根治术患者术后复发转移影响单因素及Logistic回归分析。方法选取2013年11月-2016年12月该院收治的乳腺癌患者213例,患者均行改良根治术治疗,采用自拟问卷调查表对患者组织病理类型、肿瘤大小、淋巴结转移数目、TNM分期、化疗方案、p53及雌激素受体(ER)、孕激素受体(PR)、Her-2表达情况进行调查,并对可能因素进行单因素及Logistic回归分析。结果213例乳腺癌患者经改良根治术后有56例术后发生复发转移,23例发生转移。复发患者中骨转移、肺转移及肝转移排在前3位,分别占29. 11%、16. 46%和8.86%;复发患者中主要以胸部局部复发为主(占25. 310/ci);单因素结果显示,乳腺癌改良根治术患者术后复发转移与年龄、病理类型、肿瘤大小、TNM分期、激素受体、p53蛋白、是否放疗及是否内分泌治疗、ER、PR、Her-2阳性率关系密切(P
关键词:乳腺癌;改良根治术;术后复发转移;单因素;Logistic回归分析
中国图书分类号:R737.9文献标识码:A文章编号:1001-4411( 2018) 16 -3788 -03;doi:10. 7620/z~fybj.j.issn.1001-4411. 2018. 16. 60
乳腺癌是临床上常见的疾病,成为当前女性发病率高的恶性肿瘤,且随着医疗技术的不断发展及乳腺癌早期诊断、早期治疗的不断完善,虽然患者术后无病生存期( DFS)、总生存期(OS)得到提高,但是术后复发和转移率仍然成为乳腺癌改良根治术的重要原因。目前,临床上影响改良根治术乳腺癌术后复发转移的因素相对较多,主要分为临床病理因素和肿瘤分子生物学因素‘纠。研究口1表明,乳腺癌的发生、发展是一个多因素过程,涉及雌激素受体(ER)、孕激素受体(PR)、p53等,并且患者术后复发、转移还与肿瘤的大小等有关[4。2000相关会议研究。51认为,影响乳腺癌改良根治术患者术后复发转移的因素可以分为三类:一是患者自身特征;二是疾病特征;三是组织、细胞、血液中可测的分子标志。因此,加强乳腺癌患者改良根治术后复发影响因素,根据影响因素制定相应的应对措施对改善患者预后具有重要的意义陋1。为了探讨乳腺癌改良根治术患者术后复发转移影响单因素及Logistic回归分析。现选取本院收治的乳腺癌患者213例,结果报道如下。
1资料与方法
1.1 资料来源 选取2013年1 1月-2016年12月本院收治的乳腺癌患者213例,年龄29~75岁,平均(56. 42+4. 52)岁。组织病理类型:导管癌早期浸润16例,浸润性非特殊型癌188例,浸润性特殊型癌9例。纳入标准:①符合乳腺癌临床诊断标准者;②均经过手术病理检查得到确诊者;③符合改良根治术者。排除标准:①不符合乳腺癌临床诊断及纳入标准者;②资料不全或难以配合手术治疗者;③合并心、肝、肾功能异常者。本研究在伦理委员会批准、监督下进行,患者对治疗方法等知情同意。
1.2 方法
1.2.1 治疗方法患者均行改良根治术治疗,术中完成乳腺组织、腋窝淋巴结清扫,保留胸大小肌,腋窝淋巴结第1组和第Ⅲ组。术后均给予4~8个疗程蒽环类药物及蒽环联合紫杉醇类药物+环磷酰胺治疗。对于淋巴结转移数目>4个患者术后进行放疗,剂量以患者耐受为宜;对于ER和(或)PR为阳性者,给予内分泌治疗,采用他莫昔芬或芳香化酶抑制剂连续进行3—5年治疗[8-9]。
1.2.2调查方法采用自拟问卷调查表对患者组织病理类型、肿瘤大小、淋巴结转移数目、TNM分期、化疗方案、p53、ER、PR、Her-2表达进行测定,并对可能因素进行单因素及Logistic回归分析。本研究中,共发放213份问卷调查,回收213份,回收率为100. 0010。调卷调查填写前对医院相关人员进行统一培训,培训合格后开始进行调查,调查过程中对于年龄较大者可以由患者家属根据实际情况填写;文化水平较低者可以由医院相关人员代为填写。
1.3统计学分析采用SPSS 18.0软件对数据进行统计处理,计数资料行疋2检验,采用[例(%)]
表示,计量资料行£检验,采用(x+s)表示,P<0. 05为差异有统计学意义。
2结果
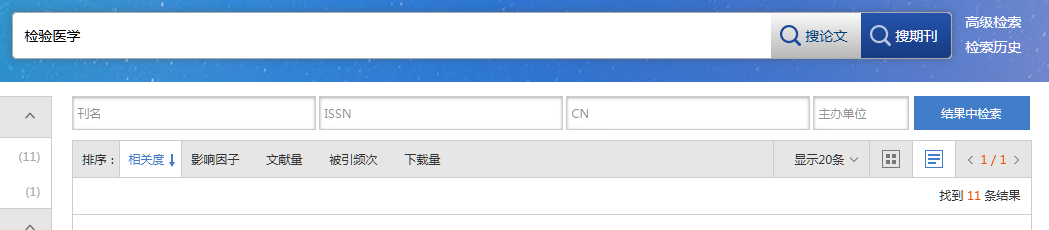
2.1 213例乳腺癌改良根治手术患者术后转移复发情况213例乳腺癌经改良根治术后56例术后发生复发转移,23例发生转移。复发患者中骨转移、肺转移及肝转移排在前3位,分别占29. 11010、16. 46%和8.86 010;复发患者中主要以胸部局部复发为主(占25. 31u/o)。见表1。
2.2乳腺癌改良根治术患者术后复发转移影响单因素分析乳腺癌改良根治术患者术后复发转移与年龄、病理类型、肿瘤大小、TNM分期、激素受体、p53蛋白、是否放疗及是否内分泌治疗、ER、PR、Her-2阳性率关系密切(P<0.05)。见表2。
2.3 乳腺癌改良根治术患者术后复发转移影响Logistic回归分析 乳腺癌改良根治术患者术后复发转移与年龄、病理类型、肿瘤大小、TNM分期、激素受体、p53蛋白、是否放疗及是否内分泌治疗、ER、PR、Her -2阳性率关系密切(P<0. 05)。见表3。
表1 213例乳腺癌改良根治手术患者术后转移复发情况
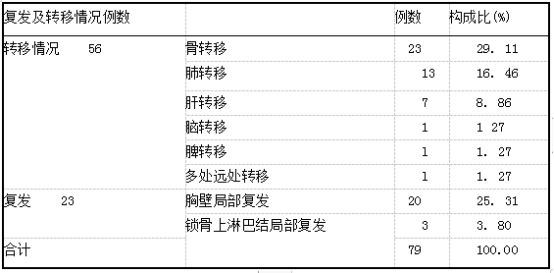
表2乳腺癌改良根治术患者术后复发转移影响单因素分析(例)
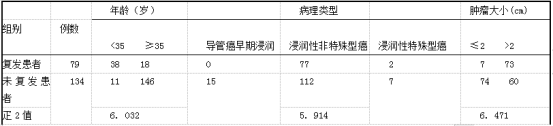
表3乳腺癌改良根治术患者术后复发转移影响Logistic回归分析
3讨论
乳腺癌是临床上的常见疾病,发病早期临床症状缺乏特异性,多数患者一旦确诊已经是中、晚期,影响患者健康及生活。目前,临床对于乳腺癌以改良根治术为主,通过手术能切除病灶组织,延长患者寿命,促进患者早期恢复。但是,部分患者术后复发率、转移率较高。本研究中,213例乳腺癌患者经改良根治术后有56例术后发生复发转移,23例发生转移。复发患者中排在前3位分别为骨转移、肺转移及肝转移,分别占29. 11%、16. 46%和8.86%;复发患者中主要以胸部局部复发为主(占25. 31%)。由此看出,乳腺癌患者行改良根治术后效果理想,但是存在复发、转移风险。肿瘤的发生、发展及浸润转移是一个多因素、多步骤过程。研究。13]表明:对于浸润性非特殊类型癌、肿瘤,直径越大、分期越晚,患者术后复发率、转移率越高。因此,加强乳腺癌改良根治术后患者复发转移的影响因素,制定有效措施进行干预对提高手术成功率具有重要意义。
本研究中,单因素结果显示:乳腺癌改良根治术患者术后复发转移与年龄、病理类型、肿瘤大小、TNM分期、激素受体、p53蛋白、是否放疗及是否内分泌治疗、ER、PR、Her-2阳性率关系密切(P<0.05)。由此看出:乳腺癌改良根治术后影响因素相对较多,对患者手术预后具有明显影响。从上述影响因素可以看出:乳腺癌改良根治术后患者术后复发影响因素可以分为不可干预因素和可干预因素。不可干预因素主要包括患者的年龄、肿瘤病理组织类型、激素受体状态等,这些因素相对固定,不会因为人为干预而发生明显改变。
而可干预因素则主要包括临床分析、术后化疗、内分泌治疗等[141。本研究中Logistic回归分析显示,乳腺癌改良根治术患者术后复发转移与病理类型、肿瘤大小、TNM分期、激素受体、p53蛋白、是否放疗及是否内分泌治疗关系密切(P<0.05)。提示乳腺癌改良根治术后复发转移率影响因素较多。
乳腺癌患者改良根治术后化疗是改善患者预后的重要方法及手段。国外学者研究[1 51显示,乳腺癌改良根治术后辅助化疗能提高淋巴结阳性患者5年以上生存率。国内学者以大规模、随机数据分析显示,术后化疗有助于提高乳腺癌患者术后DFS和OS时间。
因此,临床上改良根治术患者无论肿瘤分期、激素受体状态等,进行适当的放化疗均能降低术后复发转移风险。本研究中Logistic回归分析显示,乳腺癌改良根治术患者术后复发转移与年龄、病理类型、肿瘤大小、TNM分期、激素受体、p53蛋白、是否放疗及是否内分泌治疗、ER、PR、Her -2阳性率关系密切(P<0.05)。由此看出,乳腺癌改良根治术患者术后复发转移影响因素较多,临床上对于ER或(和)PR阳性患者,无论患者术后粘连、肿瘤大小及淋巴结状态等,加强患者术后内分泌治疗,有助于提高患者手术成功率,降低术后复发及转移率,延长患者寿命,促进患者早期恢复。
综上所述,乳腺癌患者采用改良根治术治疗术后复发转移影响因素较多,应根据影响因素采取有效的措施进行干预,降低术后复发率。
参考文献
[1] 吕伟伟,刘春生,马斌林,等新疆维、汉民族复发转移性乳腺癌危险因素的比较分析[J].中国循证医学杂志,2015,15(1): 8-11.
[2]李振毅,陶立胆总管结石取石术后结行复发的危险因素Logistic同归分析[J].中国现代医学杂志,2016,26(11):122-126.
[3]蒙光义,王冬晓,卢婷,等.外科Ⅱ类切n手术切口感染危险因素的Logistic回归分析[J].中国医院药学杂志,2016,36(1):54-58.
[4] 崔兆清,解磐磐,周长鑫,等.前哨淋巴结阳性乳腺痈患者非前哨淋巴结转移的影响因素分析[J].中华肿瘤防治杂志,2016, 23 (17): 1180-1183.
[s] 孔祥崇,程文,郭存丽,等.乳腺癌腋窝淋巴结声像图联合免疫组织化学与淋巴结转移的相关性研究[J] 中国癌症杂志,2016,26 (2):155-160
[6] 张紫杰,郭风娟,张彦,等,超声评估乳腺癌新辅助化疗早期疗效的多因素分析[J].中国现代医学杂志,2016,26(7):0 -43.
[7] 蔡耿喜,刘情,姚广裕,等.400例早期乳腺癌化疗过程中贫血发生率及相关因素[J]. 3898-3900.
[8] Mohamed HT, F.l-Shinawi M,N0uh MA,el al.InflLimrnalory hr㈨St cancer: high incidence of detection of mixed humarl cytomegalovirus genotypes associated with disease pathogenesis [ J]. Iront Oncol,2014,4 (42):246.
[9]刘晨,吴龙,蒋宏传,等.乳腺癌术后并发妇科牛殖道恶性肿瘤的高危因素分析[J].酋都医科大学学报,2017,38(1):92-96.
[10] 马燕,李晶,任卫东,等.应变力超声弹性成像预测乳腺痈患者新辅助化疗后病理完全缓解[J].中同介入影像与治疗学,2016,13 (7):416-420.
[11]李瑞青,杜稼苓,孙鹤庆,等.钼靶X线假阴’降乳腺癌患者临床病理学特点的回顾性分析[J].中国现代医学杂志,2016,26 (17):94-97.
[12]何自静,李密,陈静,等,乳腺癌患者全麻术后残余肌松的发生率及危险因素:前瞻性队列研究[J].解放军医学杂志,2016,41 (3):243-247.
[13]尤海生,陈思颖,胡萨萨,等.乳腺癌患者化疗引起Ⅲ度或Ⅳ度粒细胞减少风险因素及治疗费用研究[J].巾同医院药学杂志,2016, 36 (11): 926-929.
-
论文打印要求是什么,单面还是双面? 132312
-
ieee论文什么水平,含金量如何? 71493
-
医学检验期刊有哪些?论文发表难吗? 2019.11.15 17:25
-
医药卫生省级期刊发表的要求以及投稿渠道 2019.11.15 16:32
-
预防医学核心期刊发表的经验 2019.11.15 15:26
-
中国内镜杂志期刊发表的投稿要求 2019.11.15 14:32